- Spis treści
- Antykoncepcja - co to jest?
- Wskaźnik Pearla - co to?
- Metody i rodzaje antykoncepcji
- Tabletki działające przez miesiąc - czy to przyszłość antykoncepcji hormonalnej?
- Antykoncepcja a weganizm
- Antykoncepcja po porodzie
- Jaka jest najlepsza antykoncepcja dla nastolatków?
- Antykoncepcja dla kobiet z cukrzycą (diabetyczek)
- Antykoncepcja a choroby autoimmunologiczne
- FAQ Antykoncepcja
- Bibliografia
Na rynku dostępnych jest obecnie wiele rodzajów antykoncepcji, w tym metody hormonalne, barierowe, chirurgiczne czy naturalne. Najwyższą skutecznością charakteryzuje się antykoncepcja hormonalna, która występuje w formie tabletek jedno- lub dwuskładnikowych, plastrów, implantów, zastrzyków czy wkładek wewnątrzmacicznych.
Główną metodą zapobiegania ciąży stosowaną przez mężczyzn są prezerwatywy, jednak trwają badania nad męskimi preparatami hormonalnymi. Istnieje również możliwość wykonania wazektomii. Dla niektórych par ważne będzie korzystanie z naturalnych metod antykoncepcji i planowania rodziny, które są mało inwazyjne i nie zaburzają gospodarki hormonalnej organizmu.

Antykoncepcja - co to jest?
Metody antykoncepcyjne to wszystkie dostępne sposoby zapobiegania ciąży. Można je podzielić na hormonalne, mechaniczne (barierowe), chemiczne, naturalne sposoby planowania rodziny czy zabiegi chirurgiczne, takie jak wazektomia.
Znajomość dostępnych sposobów antykoncepcji stanowi podstawę edukacji seksualnej i planowania rodziny. Niezmiernie ważne jest dobranie odpowiedniej metody zapobiegania ciąży dla pacjentki, biorąc pod uwagę jej potrzeby, stan zdrowia oraz preferencje. Istotna jest także świadomość, które metody chronią przed chorobami przenoszonymi drogą płciową.
Antykoncepcja, poza ochroną przed niepożądaną ciążą, może przynosić również inne korzyści zdrowotne, takie jak regulacja cyklu miesiączkowego. Jednak, podobnie jak inne preparaty lecznicze, może powodować działania niepożądane. Co więcej, niektóre choroby mogą stanowić przeciwwskazania do włączenia określonej metody antykoncepcji.
Wskaźnik Pearla - co to?
Skuteczność antykoncepcji najczęściej określa się za pomocą wskaźnika Pearla. Jest to liczba ciąż na 100 kobiet stosujących daną metodę zapobiegania ciąży przez rok. Im niższy wskaźnik Pearla, tym skuteczniejsza jest metoda antykoncepcji.
Wskaźnik Pearla dzieli się na 2 rodzaje: najniższy spodziewany oraz rzeczywisty. Najniższa spodziewana wartość występuje, gdy antykoncepcja stosowana jest perfekcyjnie, zgodnie z zaleceniami i bez interakcji lekowych. Natomiast rzeczywista wartość wskaźnika uwzględnia naturalne błędy popełniane przez pacjentki podczas korzystania z antykoncepcji.
Zobacz także: Wskaźnik Pearla 2024. Tabela skuteczności antykoncepcji
Metody i rodzaje antykoncepcji
Na rynku dostępny jest szeroki wybór metod antykoncepcji. Są to między innymi:
antykoncepcja hormonalna: tabletki, plastry, krążek dopochwowy, implant, zastrzyki, wkładka wewnątrzmaciczna hormonalna lub miedziana;
metody barierowe: prezerwatywy dla mężczyzn lub kobiet, kapturek naszyjkowy, błona dopochwowa;
wazektomia;
- metody chemiczne - żele, pianki i kremy plemnikobójcze oraz globulki dopochwowe
antykoncepcja naturalna: metoda kalendarzykowa, termiczna, śluzowa, objawowo-termiczna lub LAM.
Zobacz także: Ceny antykoncepcji 2025 - tabletki, krążki, implanty, plastry
Antykoncepcja dla kobiet
Antykoncepcja hormonalna
Metody hormonalne antykoncepcji mają za zadanie blokować owulację, czyli uwolnienie komórki jajowej z jajnika. Dzięki temu nie dochodzi do połączenia komórki jajowej z plemnikiem, co uniemożliwia zapłodnienie. Mechanizm działania antykoncepcji hormonalnej opiera się na zawartości estrogenów i progestagenu lub wyłącznie progestagenu.
Dostępne metody antykoncepcji hormonalnej obejmują:
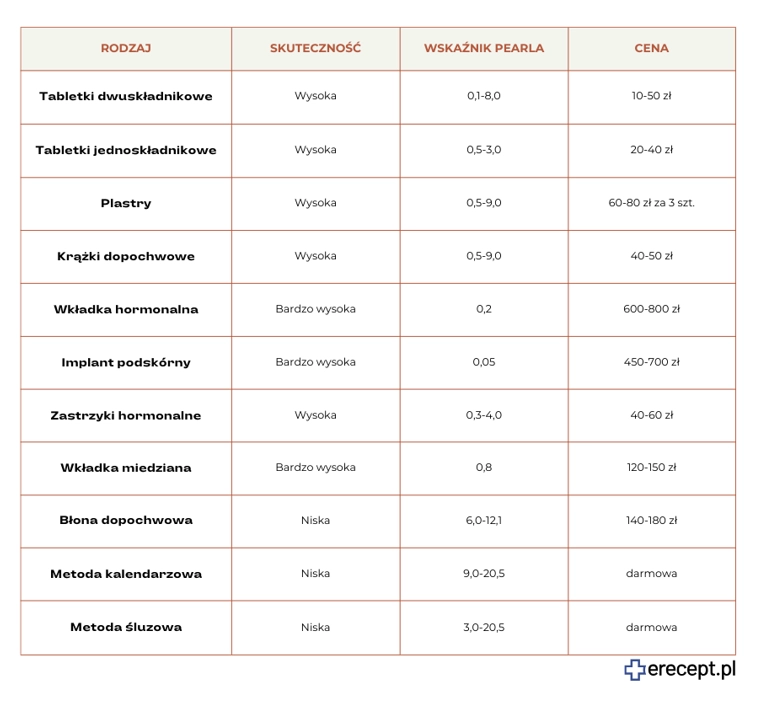
tabletki dwuskładnikowe, w tym tabletki niskodawkowe;
tabletki jednoskładnikowe (minipill, minipigułki);
plastry antykoncepcyjne;
krążki dopochwowe;
wkładkę wewnątrzmaciczną z lewonorgestrelem;
implant podskórny;
zastrzyki antykoncepcyjne;
antykoncepcja awaryjna - tabletki "dzień po".
Zobacz także: Jaka jest skuteczność antykoncepcji awaryjnej?
Tabletki antykoncepcyjne - wady, zalety
Pigułki hormonalne dzieli się na dwuskładnikowe, zawierające estrogeny i gestageny, oraz jednoskładnikowe, oparte wyłącznie na gestagenach. Ich działanie polega na:
blokowaniu owulacji;
zwiększeniu gęstości śluzu szyjkowego, uniemożliwiając przechodzenie przez niego plemników;
wpływie na błonę śluzową macicy, aby uniknąć ewentualnej implantacji zapłodnionej komórki jajowej.
Zalety
Doustne tabletki antykoncepcyjne charakteryzują się wysoką skutecznością - najniższy spodziewany wskaźnik Pearla wynosi 0,1 dla preparatów dwuskładnikowych i 0,5 dla minipigułek. Po ich odstawieniu zwykle szybko wraca płodność. Zaletą jest również komfortowe stosowanie, niezależne od aktywności seksualnej.
Pigułki wywierają także inne korzyści, niezwiązane z zapobieganiem ciąży. Pomagają w regulacji cyklu miesiączkowego, zmniejszają ból i obfitość okresów. Ponadto zmniejszają częstość występowania raka jajnika, trzonu macicy oraz jelita grubego. Stosowane są również w leczeniu endometriozy.
Wady
Należy jednak pamiętać, że skuteczność tabletek antykoncepcyjnych zależy od ich poprawnego stosowania. Przy błędach, takich jak pominięcie tabletki lub opóźnienie jej zażycia, rzeczywisty wskaźnik Pearla może wynosić od 3,0 do 8,0. Pigułki mogą też powodować działania niepożądane, takie jak nudności, wymioty, krwawienia lub plamienia, bóle głowy, wzrost masy ciała oraz trądzik.
Zobacz także: Pominięcie i odstawienie tabletek antykoncepcyjnych - 1, 2, 3 tydzień
Plastry antykoncepcyjne - wady, zalety
Przezskórne systemy antykoncepcyjne nakleja się raz w tygodniu w dowolne miejsce na ciele, z wyjątkiem piersi. Po trzech tygodniach stosowania należy zachować 7-dniową przerwę. Mechanizm działania plastrów jest taki sam jak w przypadku dwuskładnikowych tabletek antykoncepcyjnych, dlatego przynoszą podobne korzyści i skutki uboczne.
Zalety
Korzystanie z plastrów jest komfortowe, ponieważ wystarczy przykleić nowy system raz w tygodniu. Kąpiel, pływanie czy intensywny wysiłek fizyczny nie stanowią przeciwwskazań. Wskaźnik Pearla dla tej metody wynosi 0,5 przy idealnym stosowaniu oraz 9,0 po uwzględnieniu błędów, co klasyfikuje plastry jako wysoce skuteczną metodę zapobiegania ciąży.
Wady
Należy jednak unikać stosowania olejków, kremów lub innych kosmetyków, które mogą doprowadzić do odklejenia plastra. Wadą ich stosowania jest widoczność na skórze. Chociaż cotygodniowa aplikacja zmniejsza ryzyko pominięcia dawki, nieprawidłowe stosowanie plastrów znacząco obniża ich skuteczność. Mogą także nie być odpowiednie dla pacjentek z nadwagą lub otyłością.
Zobacz także: Plastry antykoncepcyjne poradnik 2024 - jak stosować: cena, skuteczność, skutki uboczne, rodzaje, recepta online
Krążki dopochwowe - wady, zalety
Ring stanowi kolejny rodzaj antykoncepcji hormonalnej dwuskładnikowej. Umieszcza się go w pochwie na 3 tygodnie, po których następuje 7-dniowa przerwa w stosowaniu. Hormony uwalniane są w sposób stały pod wpływem temperatury ciała.
Zalety
Krążki dopochwowe mają wysoką skuteczność. Najniższy spodziewany wskaźnik Pearla wynosi 0,5, a rzeczywisty 9,0. Wygoda ich stosowania sprawia, że pacjentki zwykle stosują się do zaleceń i rzadko popełniają błędy. Krążek można wyjąć z pochwy (np. na czas stosunku) bez utraty skuteczności na 2-3 godziny. Po tym czasie należy opłukać go wodą i zaaplikować ponownie.
Wady
Początkowo system terapeutyczny dopochwowy może sprawiać trudności z poprawnym zaaplikowaniem. Część kobiet (około 8%) zgłasza dyskomfort związany z obecnością krążka w pochwie. Może też pojawić się zwiększona ilość wydzieliny z dróg rodnych oraz zapalenie pochwy. Co ważne, ring nie chroni przed chorobami przenoszonymi drogą płciową.
Zobacz także: Krążki antykoncepcyjne - poradnik 2024. Cena, skuteczność, skutki uboczne
Wkładki domaciczne z lewonorgestrelem - wady, zalety
System wewnątrzmaciczny hormonalny, dzięki zawartości specjalnego zbiornika, uwalnia lewonorgestrel przez okres 3 lub 5 lat. Działanie wkładki oparte jest na zablokowaniu przemieszczania się plemników przez śluz szyjkowy oraz wpływie na funkcjonowanie błony śluzowej macicy. Zależnie od zawartości hormonów, wkładka powoduje zmniejszenie krwawienia miesiączkowego lub jego brak.
Zalety
System wewnątrzmaciczny z lewonorgestrelem należy do najskuteczniejszych metod zapobiegania ciąży. Wskaźnik Pearla (zarówno najniższy spodziewany, jak i rzeczywisty) wynosi 0,2. Oznacza to, że możliwość popełnienia błędu przez pacjentkę jest praktycznie wyeliminowana. Wkładka jest też świetną metodą dla kobiet, które nie planują ciąży przez najbliższe kilka lat.
Wady
U części kobiet wkładka powoduje zahamowanie krwawień miesiączkowych. Co więcej, szczególnie na początku mogą pojawić się nieregularne plamienia lub krwawienia. System zwykle nie jest odczuwalny przez kobietę, jednak lekarz zostawia kilkucentymetrowe nitki w pochwie, które później służą do usunięcia wkładki. Założenie wkładki wiąże się również z wysokim jednorazowym kosztem, jednak jest on ponoszony raz na kilka lat.
Implanty podskórne - wady, zalety
Implanty są przykładem antykoncepcji hormonalnej opartej wyłącznie na gestagenach. Ich założenie polega na wszczepieniu elastycznego pręcika pod skórę na wewnętrznej stronie ramienia. Pręcik ma długość 4 cm i średnicę 2 mm. Aplikacja implantu zwykle odbywa się w warunkach znieczulenia miejscowego w gabinecie lekarskim.
Zalety
Implant antykoncepcyjny jest zaliczany do długotrwałych metod zapobiegania ciąży, ponieważ wszczepia się go na 3 lata. Na co dzień jest praktycznie niezauważalny i nie wpływa na codzienne funkcjonowanie. Skuteczność implantu jest bardzo wysoka, ponieważ wskaźnik Pearla wynosi 0,05. Ze względu na zawartość tylko gestagenów, implant jest odpowiednią metodą dla kobiet, które mają przeciwwskazania do stosowania antykoncepcji hormonalnej dwuskładnikowej lub karmią piersią.
Wady
Najczęstszą przyczyną przedwczesnego usunięcia implantu są nieregularne krwawienia. Możliwe jest również występowanie przedłużonych i częstych krwawień. U niektórych kobiet implant powoduje także wzrost masy ciała. Podobnie jak w przypadku wkładki domacicznej, założenie implantu wiąże się z koniecznością poniesienia wysokiego kosztu raz na 3 lata.
Iniekcje - wady, zalety
Zastrzyki antykoncepcyjne polegają na domięśniowym podawaniu gestagenu, medroksyprogesteronu, w formie depot raz na 12 tygodni. Forma depot oznacza powolne uwalnianie hormonu przez 3 miesiące.
Zalety
Iniekcje z medroksyprogesteronu charakteryzują się wysoką skutecznością. Najniższy spodziewany wskaźnik Pearla wynosi 0,3. Jest to dość tania metoda antykoncepcji, ponieważ jeden zastrzyk kosztuje około 40-60 złotych i wystarcza na 3 miesiące. Zastrzyki mogą być stosowane przez kobiety w trakcie laktacji, powyżej 35. roku życia, palące papierosy i obarczone chorobami układu krążenia.
Wady
Istotną wadą zastrzyków antykoncepcyjnych jest trudność odwrócenia ich działania. Ponadto często dochodzi do zahamowania krwawień miesiączkowych lub pojawienia się nieregularnych krwawień. Do działań niepożądanych należy również wzrost masy ciała oraz zmiany nastroju. Zajście w ciążę po odstawieniu iniekcji może być opóźnione - płodność zwykle wraca po kilkunastu tygodniach.
Antykoncepcja niehormonalna i mechaniczna
Do niehormonalnych metod zapobiegania ciąży zalicza się wkładkę wewnątrzmaciczną zawierającą miedź, sposoby mechaniczne (barierowe) oraz środki plemnikobójcze. Metody barierowe, które uniemożliwiają przemieszczenie się plemników do kanału szyjki macicy, obejmują m.in. błonę dopochwową oraz kapturek naszyjkowy.
Chemiczne środki antykoncepcyjne występują w postaci: żeli, pianek, kremów plemnikobójczych oraz globulek dopochwowych. Wartość tego wskaźnika dla spermicydów wynosi 18.
Antykoncepcja Spirala - wady, zalety
Wkładka wewnątrzmaciczna zawierająca miedź, oprócz mechanicznego drażnienia błony śluzowej macicy, uwalnia jony, które dodatkowo potęgują efekt antykoncepcyjny. Mechanizm zapobiegania ciąży polega na wytworzeniu miejscowego stanu zapalnego, utrudnieniu transportu plemników oraz pobudzaniu skurczów macicy w celu wydalenia komórki jajowej. Raz założona wkładka może pozostać w macicy przez kilka lat.
Zalety
Spirala antykoncepcyjna stanowi alternatywę dla kobiet, które nie mogą stosować metod hormonalnych ze względu na przeciwwskazania. Cechuje się wysoką skutecznością ze wskaźnikiem Pearla wynoszącym 0,8. Nie powoduje ogólnoustrojowych skutków ubocznych i nie wpływa na cykl miesiączkowy. Natomiast płodność wraca zwykle w kolejnym cyklu po jej usunięciu.
Wady
Jednak podczas stosowania wkładki miedzianej mogą pojawić się bardziej obfite i przedłużone krwawienia miesiączkowe. Nie jest ona również wskazana u kobiet, które dotychczas nie rodziły. Istotna jest prawidłowa aplikacja spirali, ponieważ zbyt niskie umiejscowienie może spowodować jej wypadnięcie lub obniżyć skuteczność antykoncepcji.
Zobacz także: Nowe wkładki domaciczne - jak działają kulki miedziane?
Prezerwatywy dla kobiet - wady, zalety
Prezerwatywa może stanowić barierową metodę antykoncepcji nie tylko dla mężczyzn, ale również dla kobiet. Istotą jej działania jest uniemożliwienie plemnikom dotarcia do kanału szyjki macicy.
Zalety
Sposoby barierowe są mało inwazyjne i nie powodują ogólnoustrojowych skutków ubocznych. Nie wymagają też codziennego podawania hormonów, co może być korzystne dla kobiet rzadziej uprawiających seks. Kluczową zaletą prezerwatyw jest ochrona przed chorobami przenoszonymi drogą płciową, czego nie zapewniają metody hormonalne.
Wady
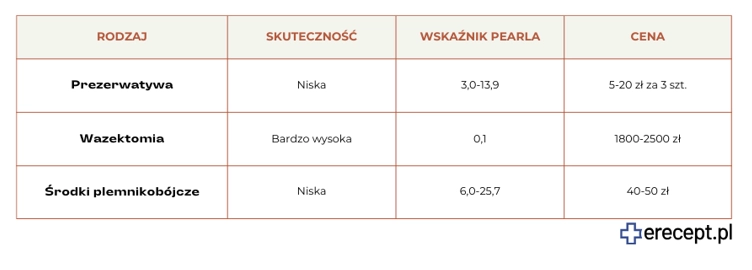
Jednak skuteczność prezerwatyw jest znacznie niższa niż preparatów hormonalnych. Rzeczywisty wskaźnik Pearla wynosi 21, a najniższy spodziewany 5. Mechaniczne metody antykoncepcji dla kobiet są rzadko stosowane ze względu na trudności z prawidłową aplikacją oraz niepewność, co do odpowiedniego położenia. Założenie damskiej prezerwatywy wymaga przerwania zbliżenia.
Antykoncepcja dla mężczyzn
Antykoncepcja niehormonalna/mechaniczna
Najczęściej stosowana antykoncepcja dla mężczyzn to prezerwatywy, stanowiące przykład metod barierowych. Inne metody antykoncepcji niehormonalnej to między innymi stosunek przerywany, wazektomia, podwiązanie nasieniowodów oraz zamknięcie ich drożności.
Prezerwatywy dla mężczyzn
Prezerwatywy są najczęściej stosowaną przez mężczyzn metodą antykoncepcji. Dostępne są kondomy lateksowe, a w przypadku uczulenia można skorzystać z opcji poliuretanowych czy poliizopropylenowych.
Zalety
Zaletą prezerwatyw jest niski koszt, łatwa dostępność oraz odwracalność antykoncepcji. Co więcej, metody barierowe jako jedyne zapobiegają przed chorobami przenoszonymi drogą płciową. Nie wywołują ogólnych skutków ubocznych i nie wymagają podaży hormonów. Nie trzeba o nich pamiętać codziennie, dlatego są szczególnie wygodne dla osób niebędących w stałych związkach.
Wady
Jednak skuteczność antykoncepcji w przypadku prezerwatyw jest dość niska. Najniższy spodziewany wskaźnik Pearla wynosi 3, podczas gdy rzeczywisty 13,9. Łatwo można je też uszkodzić, zahaczając paznokciem, biżuterią czy poprzez nieprawidłowe przechowywanie. Wymagają również przerwania zbliżenia, co może wpłynąć na obniżenia poczucia spontaniczności i intymności.
Antykoncepcja hormonalna dla mężczyzn
Hormonalne metody zapobiegania ciąży dla mężczyzn są w dużej mierze nadal w fazie badań. Podobnie jak w przypadku preparatów przeznaczonych dla kobiet, antykoncepcja hormonalna dla mężczyzn charakteryzowałaby się wysoką skutecznością, łatwością stosowania i odwracalnością działania.
Męskie metody hormonalne mogłyby polegać na hamowaniu produkcji nasienia, zmniejszeniu ilości plemników w ejakulacie oraz blokowaniu spermatogenezy, czyli procesu powstawania plemników.
Przykładowe preparaty antykoncepcji hormonalnej dla mężczyzn mogłyby zawierać wyłącznie androgeny (takie jak testosteron), antagonistów androgenów (np. octan cyproteronu), połączenie progesteronu z testosteronem czy związki blokujące uwalnianie hormonów przysadki. Mogłyby być dostępne w formie tabletek, zastrzyków czy plastrów, jednak wszystkie metody antykoncepcji hormonalnej przeznaczone dla panów są obecnie w fazie badań.
Chirurgiczne metody antykoncepcji dla mężczyzn
Klasycznym przykładem zabiegowej antykoncepcji dla mężczyzn jest wazektomia. Do bardziej nowoczesnych metod zalicza się odwracalne blokowanie drożności nasieniowodów poprzez wstrzyknięcie substancji lub wszczepienie zastawki, a także sposoby termiczne. Jednak procedury inne niż wazektomia są nadal przedmiotem badań i kontrowersji.
Wazektomia - wady, zalety
Wazektomia najczęściej polega na obustronnym nacięciu moszny i przecięciu nasieniowodów. Uznawana jest za metodę odwracalną, ponieważ istnieje możliwość ponownego połączenia nasieniowodów za pomocą mikrochirurgii. Jednak im więcej czasu upłynie od wazektomii, tym większe ryzyko, że płodność nie zostanie odzyskana.
Zalety
Przecięcie nasieniowodów to szybki i prosty zabieg chirurgiczny. Charakteryzuje się wysoką skutecznością i stanowi wygodną metodę trwałego zapobiegania ciąży. Wazektomia nie wpływa na uwalnianie hormonów płciowych ani funkcje seksualne. Nie zwiększa również ryzyka chorób sercowo-naczyniowych ani nowotworów jądra.
Wady
Główną przeszkodą w przypadku wazektomii są ograniczone szanse na odwrócenie zabiegu. Ponowne połączenie nasieniowodów jest możliwe, ale ryzyko utraty płodności rośnie z czasem upływającym od operacji. Ponadto, jak w przypadku innych procedur chirurgicznych, wazektomia może wiązać się z powikłaniami, takimi jak krwawienie pooperacyjne, infekcje rany, zakażenia oraz przejściowa bolesność.
Naturalna antykoncepcja i naturalne planowanie rodziny
Naturalne metody antykoncepcji mają przede wszystkim na celu oszacować moment wystąpienia owulacji. W tym okresie należy wstrzymać się ze współżyciem, aby nie doprowadzić do skutecznego zapłodnienia. Do elementów naturalnego planowania rodziny zalicza się przede wszystkim:
metodę kalendarzykową, polegającą na obserwacji cyklów miesiączkowych w celu określenia dni płodnych;
metodę termiczną, czyli codzienne pomiary temperatury ciała;
metodę Billingsów, która opiera się na obserwacji śluzu szyjkowego;
metodę objawowo-termiczną, będącą połączeniem pomiarów temperatury oraz obserwacji zmian śluzu w kanale szyjki macicy;
LAM (ang. lactational amenorrhea method), która wykorzystuje fizjologiczne obniżenie płodności w trakcie karmienia piersią, które hamuje owulację.
Zalety
Sposoby naturalne są odpowiednie dla osób kierujących się przekonaniami religijnymi i światopoglądowymi. Kluczowa jest również mała inwazyjność tych metod i brak wpływu na poziomy hormonów w organizmie. Naturalna antykoncepcja wiąże się z niskimi kosztami, co czyni ją łatwo dostępną, niezależnie od sytuacji finansowej.
Wady
Metody antykoncepcji naturalnej mogą być nieskuteczne u kobiet z nieregularnymi miesiączkami, intensywnym trybem życia, a także cierpiących na częste infekcje pochwy. W związku z tym naturalne planowanie rodziny cechuje się niższą skutecznością. Rzeczywisty wskaźnik Pearla wynosi 20,5. Co więcej, wymagają wstrzymania się od współżycia na okres od kilku do kilkunastu dni w miesiącu.
Tabletki działające przez miesiąc - czy to przyszłość antykoncepcji hormonalnej?
Klasyczne tabletki antykoncepcyjne wymagają codziennego stosowania, co bywa uciążliwe dla niektórych kobiet. Nauka jest jednak coraz bliżej znalezienia innego rozwiązania.
W 2019 roku zespół profesora Roberta Langera w Massachusetts Institute of Technology prowadził badania nad pigułką, która zawierała wystarczającą ilość substancji aktywnej zamkniętej w żelatynowej osłonce, aby mogła ją stopniowo uwalniać przez kolejne 3 tygodnie.
Pigułka pozostawała w przewodzie pokarmowym, dając skuteczny efekt antykoncepcyjny poprzez utrzymywanie stałego stężenia leku we krwi (tak jak przy codziennym przyjmowaniu tabletek), zgodnie z badaniami przeprowadzonymi na świniach.
Naukowcy prowadzili obserwacje pozwalające na określenie, jak tabletka będzie się zachowywać w przypadku zmian pH w żołądku czy temperatury.
Poza informacjami z 2019 roku, kiedy MIT ogłosiło prace nad takim rodzajem antykoncepcji, trudno jest znaleźć inne wiadomości, co do postępu prac nad metodą.
W Chinach są dostępne preparaty w postaci tabletek antykoncepcyjnych stosowanych raz na miesiąc - Quin-Lng oraz Quin-Ng, natomiast nie są one używane w innych krajach, a informacje co do ich przyjmowania są ograniczone. Wśród skutków niepożądanych wymieniano nudności, upławy, a część pacjentek rozwinęła nadciśnienie tętnicze.
Na ten moment w Polsce nie ma dostępnych środków antykoncepcyjnych w postaci tabletek, które należałoby przyjmować tylko raz na miesiąc.
Antykoncepcja a weganizm
Antykoncepcja hormonalna zawiera estrogeny i progestageny, które mogą być syntetyczne lub pochodzenia zwierzęcego. Substancje pomocnicze, jak laktoza i stearynian magnezu, również mogą być niewegańskie. W produkcji farmaceutyków często stosuje się testy na zwierzętach.
Niehormonalne metody antykoncepcji, takie jak miedziane wkładki domaciczne, mogą być wegańskie. Naturalne metody planowania rodziny są również odpowiednie dla wegan, choć mniej skuteczne. Niektóre leki i suplementy mogą wpływać na skuteczność antykoncepcji hormonalnej. Sok z grejpfruta, może wpływać na metabolizm leków, co może nasilać działania niepożądane. Aby uniknąć interakcji, tabletki najlepiej popijać wodą, zachowując odstęp od picia soku.
Prezerwatywy wykonane z lateksu, które zawierają kazeinę, mogą być niewegańskie. Istnieją jednak wegańskie alternatywy, które nie zawierają składników pochodzenia zwierzęcego. Te wegańskie prezerwatywy są wykonane z poliizoprenu i są dostępne w wielu aptekach oraz sklepach internetowych.
Antykoncepcja po porodzie
Pierwsza miesiączka nie wyznacza momentu powrotu płodności, ponieważ do jajeczkowania (inaczej owulacji) może dojść przed ponownym rozpoczęciem miesiączkowania. Do pierwszej owulacji może dojść nawet 3 tygodnie po porodzie, przez co istnieje szansa, że kobieta ponownie zajdzie w ciążę.
Po porodzie kwestia antykoncepcji jest kluczowa dla wielu kobiet. Można ją rozpocząć już po 6 tygodniach, ale zależy to od indywidualnych okoliczności i stanu zdrowia. Do metod bezpiecznych dla karmiących matek należą minipigułki, wkładki wewnątrzmaciczne, implanty hormonalne oraz prezerwatywy. Ważne jest skonsultowanie się z lekarzem, który pomoże dobrać odpowiednią metodę, biorąc pod uwagę zdrowie kobiety oraz jej preferencje dotyczące planowania rodziny.
Niepłodność laktacyjna - czy karmienie piersią możesz potraktować jako metodę antykoncepcji?
Za wytwarzanie pokarmu odpowiedzialna jest prolaktyna, która wydzielana jest przez przysadkę mózgową. Dojrzewanie pęcherzyka Graafa jest hamowane przez ten hormon, co odpowiada za niepłodność laktacyjną.
Czynnikami, które wpływają na zmniejszenie ilości prolaktyny we krwi są między innymi dłuższe niż 3-4 godzinne przerwy w karmieniu dziecka piersią. Również spożywanie dużej ilości witaminy B6 może obniżyć stężenie hormonu. Witaminę B6 znajdziemy w kaszy gryczanej, mięsie czy wędlinach - szczególnie w kurczaku oraz indyku.
Do owulacji może dojść w trakcie karmienie piersią. Tak więc, w tym okresie można zajść w kolejną ciążę. Szacuje się, że dotyczy to 24 na 100 kobiet karmiących, które nie stosują innych metod antykoncepcji po porodzie.
Jaka jest najlepsza antykoncepcja dla nastolatków?
Według badań, metody antykoncepcyjne, które są bezpieczne dla dorosłych, będą również bezpieczne u nastolatek. Wyjątkiem są niektóre preparaty zawierające medroksyprogesteron, których długie stosowanie może być szkodliwe dla kości. W przypadku nastolatek rekomendowane są dwuskładnikowe produkty z niską zawartością hormonów(takich
jak estradiol i progesteron) dostępne w postaci plastrów, dopochwowych
pierścieni lub tabletek. Ponadto Światowa Organizacja Zdrowia zaleca jednoczesne stosowanie prezerwatywy. Bez względu na wybraną metodę unikania ciąży, młodzi ludzie powinni mieć świadomość dostępności antykoncepcji awaryjnej, którą można zastosować w przypadku uszkodzenia czy braku pewności działania metody, np. pękniecie prezerwatywy, niewłaściwe stosowanie antykoncepcji hormonalnej lub brak użycia jakiejkolwiek metody antykoncepcji.
Antykoncepcja dla kobiet z cukrzycą (diabetyczek)
Metody barierowe, takie jak prezerwatywy, nie wpływają na hormony ani na poziom cukru we krwi, jednak uznawane są za metody o niższej skuteczności w zapobieganiu ciąży niż doustne środki antykoncepcyjne.
Stosowanie dwuskładnikowej tabletki antykoncepcyjnej, zawierającej między innymi estrogeny, może wpływać na wrażliwość organizmu na działanie insuliny.
W niektórych przypadkach stosowania antykoncepcji hormonalnej może to prowadzić do podwyższenia poziomu glukozy we krwi, co wymaga dostosowania dawek przyjmowanych leków przeciwcukrzycowych.
Warto jednak podkreślić, że efekt hiperglikemizujący jest niewielki i stosowanie dwuskładnikowej doustnej antykoncepcji nie ma wpływu na długoterminową kontrolę cukrzycy, czego odzwierciedleniem mogą być prawidłowe poziomy hemoglobiny glikowanej (HbA1c).
Przyjmowanie hormonalnych leków antykoncepcyjnych opartych wyłącznie na progestagenie (mini pill, implanty, wkładki wewnątrzmaciczne) może być bardziej odpowiednie dla kobiet chorujących na cukrzycę typu 2 ze względu na prawdopodobnie mniejszy wpływ hormonu na poziom cukru we krwi.
Również w przypadku awaryjnej doustnej antykoncepcji hormonalnej (tabletka "dzień po") możliwe jest oddziaływanie na gospodarkę węglowodanową, dlatego ważne jest, aby poinformować lekarza o obciążeniu cukrzycą podczas konsultacji.
Stosowanie wkładek wewnątrzmacicznych u pacjentek z cukrzycą zależy od rodzaju preparatu. Miedziana wkładka wewnątrzmaciczna nie zawiera hormonów i nie wpływa na glikemię. Natomiast stosowanie wkładki domacicznej uwalniającej progestageny może oddziaływać na równowagę węglowodanową, ale zwykle nie ma to znaczącego wpływu na kontrolę cukrzycy.
Ze względu na możliwe wahania glikemii, przed włączeniem antykoncepcji hormonalnej należy skonsultować się z lekarzem. W przypadku kobiet chorych na cukrzycę, fachowej porady może udzielić zarówno lekarz ginekolog, jak i diabetolog.
Antykoncepcja a choroby autoimmunologiczne
Kobiety z chorobą przewlekłą, taką jak stwardnienie rozsiane (SM), mogą stosować większość dostępnych metod antykoncepcji, ale niektóre leki mogą obniżać ich skuteczność. Choroby zapalne jelit, np. choroba Crohna, mogą wpływać na wchłanianie antykoncepcji doustnej, dlatego preferowane są wkładki wewnątrzmaciczne. Pacjentki z chorobą Hashimoto mogą bezpiecznie stosować antykoncepcję hormonalną, jednak zaleca się monitorowanie poziomów hormonów tarczycy.
W przypadku chorób reumatologicznych, takich jak toczeń rumieniowaty układowy (SLE) czy zespół antyfosfolipidowy (APS), konieczna jest ostrożność przy doborze antykoncepcji. U pacjentek z SLE niezalecane są preparaty z estrogenami, a bezpieczniejsze są wkładki wewnątrzmaciczne. W APS przeciwwskazane są środki zawierające estrogeny, a preferowane są te z gestagenami lub bariery mechaniczne. Pacjentki z reumatoidalnym zapaleniem stawów mogą stosować każdą metodę antykoncepcji, zgodnie z ogólnymi wskazaniami.