Cholesterol - jakie są normy wiekowe? Jak obniżać cholesterol?
Badanie poziomu cholesterolu jest jednym z częściej wykonywanych w gabinecie, często bywa też przyczyną zmiany lub wprowadzenia nowych leków.
Norma cholesterolu zależy od wieku, płci i występujących u pacjenta czynników ryzyka sercowo-naczyniowego:
- LDL-C: u osób zdrowych poniżej 115 mg/dl, z czynnikami ryzyka poniżej 70 lub nawet 55 mg/dl;
- HDL-C: u kobiet powyżej 50 mg/dl, u mężczyzn 40 mg/dl;
- cholesterol całkowity: 114 - 190 mg/dl.
Leczenie cholesterolu obejmuje przede wszystkim zmianę stylu życia, ale także farmakoterapię (np. statyny, inhibitory PCSK9).

Zaktualizowano: 14.11.2025 8:32
- Spis treści
- Czym jest cholesterol?
- Rodzaje cholesterolu. Dobry i zły cholesterol - czym się różni?
- Jaki powinien być cholesterol HDL, LDL? Jaki jest prawidłowy cholesterol całkowity?
- Normy cholesterolu zależnie od wieku
- Jak czytać wyniki lipidogramu?
- Jak przygotować się do badania cholesterolu?
- Czym grozi wysoki cholesterol? Od czego zależą normy cholesterolu?
- Jak obniżyć cholesterol?
- Leki na wysoki cholesterol
- FAQ Normy cholesterolu
- Bibliografia
Czym jest cholesterol?
Cholesterol jest związkiem organicznym, którego pochodne znajdują się w błonach komórkowych zwierząt, w tym człowieka. Stanowi składową niezbędną do syntezy wielu związków organicznych, m.in. hormonów steroidowych czy kwasów żółciowych.
Cholesterol jest tak naprawdę niezbędny do prawidłowego funkcjonowania organizmu.
Zwykle jednak mówiąc o cholesterolu mamy tak naprawdę na myśli lipoproteiny, będące kompleksami powstającymi z połączenia tłuszczów i białek. W budowie przypominają kulę - powierzchnię stanowią fosfolipidy, wolny cholesterol oraz białka, w środku zaś obecne są estry cholesterolu i trójglicerydy.
Lipoproteiny są niezwykle ważne w organizmie człowieka jako elementy biorące udział w metabolizmie oraz transporcie tłuszczów.
Zobacz także: Podwyższony cholesterol - przyczyny, objawy, leczenie, dieta. Poradnik 2025
e-Recepta Express
Do 1 godziny roboczej* Antykoncepcja stała, leki stałe, przedłużenie terapii w chorobach przewlekłych, leki na potencję.Antykoncepcja awaryjna
Do 1 godziny roboczej* Tabletka 'po', tabletka dzień po, tabletka do 72h, pigułka po.Rodzaje cholesterolu. Dobry i zły cholesterol - czym się różni?
Lipoproteiny dzielimy ze względu na ich gęstość oraz zawartość cholesterolu i trójglicerydów.
Wśród lipoprotein o dużej zawartości trójglicerydów wyróżniamy chylomikrony oraz VLDL (z angielskiego - very low density lipoproteins, lipoproteiny o bardzo małej gęstości). Z kolei lipoproteiny o dużej zawartości cholesterolu to LDL (low density lipoproteins, lipoproteiny o niskiej gęstości) oraz HDL (high density lipoproteins, lipoproteiny o wysokiej gęstości).
Warto pamiętać, że z VLDL poprzez IDL (intermediate density lipoproteins, lipoproteiny o pośredniej gęstości) powstają LDL. Z IDL powstaje także HDL.
LDL, znane także jako zły cholesterol (konkretnie LDL-C, czyli cholesterol zawarty w LDL) stanowią główny transporter cholesterolu we krwi, przenosząc substancję z wątroby do innych komórek organizmu.
Czym jest zły cholesterol?
Cholesterol odkładany jest na powierzchni komórek ciała lub przekazywany za pomocą specjalnych receptorów w błonie komórkowej. Zły cholesterol zawdzięcza swoją niechlubną nazwę tendencji do odkładania się w komórkach mięśni tętnic, prowadząc do niekorzystnej przebudowy naczyń krwionośnych.
Czym jest dobry cholesterol?
HDL, czyli dobry cholesterol, również ma duży udział w transporcie cholesterolu we krwi. Dominujący kierunek transportu jest jednak odwrotny - cząstki HDL transportują przede wszystkim cholesterol z obwodu ciała do wątroby.
Dzięki wiązaniu nadmiaru cholesterolu ze ścian naczyń HDL wykazuje działanie ochronne przed miażdżycą. Co ciekawe, zauważono związek między niskim poziomem HDL a osłabieniem pamięci w średnim wieku.
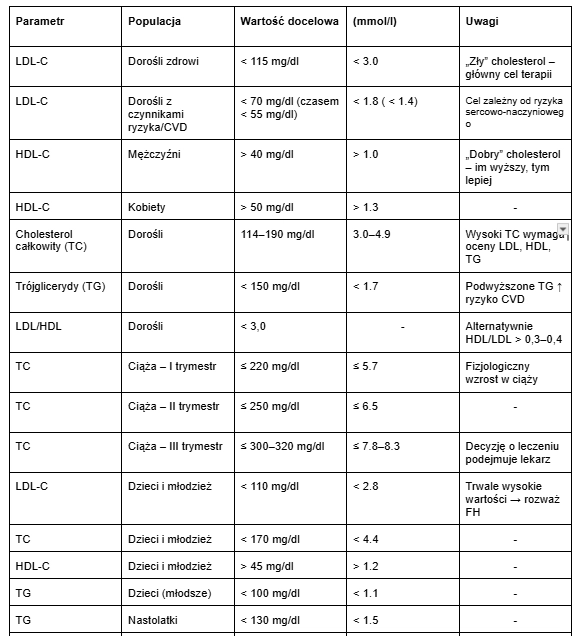
Jaki powinien być cholesterol HDL, LDL? Jaki jest prawidłowy cholesterol całkowity?
Poziom cholesterolu, który powinni osiągać pacjenci, jest w dużej mierze zależny od ich chorób przewlekłych, m.in. choroby wieńcowej, cukrzycy, co wpływa na ryzyko powikłań sercowo-naczyniowych.
LDL-C
Właściwy poziom cholesterolu LDL-C u osoby zdrowej powinien wynosić poniżej 115 mg/dl tzn. poniżej 3 mmol/l.
Jednak w zależności od występujących czynników ryzyka dla różnych osób graniczny poziom złego cholesterolu LDL-C może być określony na różnym poziomie: u pacjentów z wieloma czynnikami ryzyka będzie się dążyć od utrzymania poziomu LDL-C poniżej 55 mg/dl (1.4 mmol/l), kolejny przedział jest do 70 mg/dl (1.8 mmol/l).
Jeśli u pacjenta występuje stężenie cholesterolu LDL-C powyżej 115 mg/dl, ale poniżej 190 mg/dl (4.9 mmol/l), zwykle rozważa się włączenie leczenia farmakologicznego, jeśli metody niefarmakologiczne nie odnoszą pożądanego skutku. W przypadku wysokiego cholesterolu we krwi powyżej 190 mg/dl LDL-C, zawsze wdraża się leczenie farmakologiczne.
Do czynników ryzyka należą m.in. cukrzyca, przewlekła choroba nerek oraz wcześniej rozpoznana choroba sercowo-naczyniowa, m.in. przebyty udar mózgu, zawał serca, angioplastyka, miażdżyca.
HDL
Jak wspomniano wyżej, HDL wykazuje działanie ochronne na układ krążenia, stąd widełki pokazujące prawidłowy poziom cholesterolu wyglądają nieco inaczej. Dąży się do uzyskania poziomu cholesterolu HDL-C powyżej 40 mg/dl u mężczyzn (1 mmol/l) i powyżej 50 mg/dl (1.3 mmol/l) u kobiet.
Cholesterol całkowity
Przyjmowana norma cholesterolu całkowitego wynosi 114 - 190 mg/dl (3.0-4.9mmol/l). Warto wiedzieć, że podwyższony poziom cholesterolu całkowitego może świadczyć, poza hipercholesterolemią, także o innych schorzeniach, takich jak niedoczynność tarczycy czy przewlekła choroba nerek.
Obniżony poziom cholesterolu całkowitego może wskazywać na nadczynność tarczycy lub choroby wątroby. Do obniżenia poziomu cholesterolu całkowitego dochodzi także w przebiegu sepsy.
W diagnostyce i leczeniu wykorzystuje się także oznaczenie poziomu apolipoproteiny B, która wchodzi w skład LDL. Jej funkcja nie została do końca poznana. Warto sprawdzić także stężenie trójglicerydów, będących estrami kwasów tłuszczowych i glicerolu.

Normy cholesterolu zależnie od wieku
Nie ma wyznaczonych norm cholesterolu zależnych od wieku jako takich. Wraz z wiekiem rośnie ryzyko chorób serca i układu krążenia, ale jest ono zależne także od innych czynników. Ryzyko to określa się zgodnie ze skalą SCORE, opisaną niżej.
Normy cholesterolu dla dzieci i młodzieży
Poziom cholesterolu u dzieci i młodzieży powinien być regularnie kontrolowany, zwłaszcza jeśli w rodzinie występuje skłonność do chorób sercowo-naczyniowych. Prawidłowe wartości są niższe niż u dorosłych. Całkowity cholesterol u dzieci powinien wynosić poniżej 170 mg/dl (4,4 mmol/l), a LDL-C – poniżej 110 mg/dl (2,8 mmol/l). Wartości HDL-C powinny utrzymywać się powyżej 45 mg/dl (1,2 mmol/l), natomiast trójglicerydy – poniżej 100 mg/dl (1,1 mmol/l) u młodszych dzieci i poniżej 130 mg/dl (1,5 mmol/l) u nastolatków.
Utrzymujący się wysoki poziom cholesterolu w młodym wieku może świadczyć o rodzinnej hipercholesterolemii i wymaga dalszej diagnostyki.
Jak czytać wyniki lipidogramu?
Lipidogram to podstawowe badanie oceniające gospodarkę tłuszczową organizmu. Zawiera cztery główne parametry:
-
Cholesterol całkowity (TC) – łączna ilość cholesterolu we krwi.
-
LDL („zły” cholesterol) – jego nadmiar sprzyja odkładaniu się blaszek miażdżycowych.
-
HDL („dobry” cholesterol) – pomaga usuwać nadmiar cholesterolu z naczyń.
-
Trójglicerydy (TG) – ich wysoki poziom zwiększa ryzyko chorób serca.
Najbardziej pożądany jest niski poziom LDL i TG przy wysokim HDL. Dla większości dorosłych:
-
cholesterol całkowity powinien być < 190 mg/dl,
-
LDL – < 115 mg/dl,
-
HDL – > 40 mg/dl (mężczyźni), > 45 mg/dl (kobiety),
-
trójglicerydy – < 150 mg/dl.
Warto też zwrócić uwagę na stosunek LDL/HDL, który najlepiej, by był niższy niż 3,0.
Jak przygotować się do badania cholesterolu?
Jeśli przyjmujesz leki, zapytaj lekarza, czy należy je zażyć przed badaniem – niektóre preparaty (np. hormony, sterydy, leki moczopędne) mogą wpływać na poziom lipidów.
Czym grozi wysoki cholesterol? Od czego zależą normy cholesterolu?
Skala SCORE
Szczególnym odwzorowaniem ryzyka płynącego ze zbyt wysokiego cholesterolu jest skala SCORE (z angielskiego: Systematic Coronary Risk Evaluation). Ocenia ona ryzyko wystąpienia incydentu sercowo-naczyniowego zakończonego śmiercią w przeciągu kolejnych 10 lat.
Ryzyko ocenia się na podstawie określenia wieku, płci, skurczowego ciśnienia tętniczego oraz poziomu cholesterolu całkowitego. Ponadto skala bierze pod uwagę palenie papierosów.
Źródło: Narodowy Instytut Kardiologii
Ryzyko określone w skali SCORE dotyczy pacjentów, którzy do tej pory nie mieli incydentów sercowo-naczyniowych (np. zawału serca), nie uwzględnia także innych czynników ryzyka chorób sercowo-naczyniowych. U takich pacjentów ryzyko określone za pomocą skali jest niższe niż w rzeczywistości.
Skutki wysokiego cholesterolu
Wysoki cholesterol może prowadzić do wielu schorzeń. Odkładanie w ściankach naczyń krwionośnych może stopniowo powodować niedokrwienie kończyn dolnych.
Ukrwienia potrzebuje każdy narząd naszego ciała, stąd np. miażdżyca tętnic szyjnych może prowadzić do udaru mózgu, kiedy płytka miażdżycowa oderwie się od naczynia i popłynie z prądem krwi, zatykając naczynie mniejszego kalibru.
Jak obniżyć cholesterol?
Na poziom cholesterolu wpływa przede wszystkim tryb życia. Poziom cholesterolu może się wahać w zależności od m.in. spożytych posiłków w przededniu badania.
Biorąc pod uwagę funkcje cholesterolu, oczywistym jest, że jego poziom będzie w dużej mierze zależał od diety stosowanej przez pacjenta. Należy pamiętać, że przez dietę rozumie się całościowy sposób odżywiania się, a nie tylko stosowanie diety wykluczającej czy odchudzającej.
Zmiana diety
W przypadku niewiele podwyższonego poziomu cholesterolu we krwi, przy niskim ryzyku sercowo-naczyniowym warto zadbać przede wszystkim o zmiany w odżywianiu.
Głównym "wrogiem" pacjentów dbających o prawidłowy poziom cholesterolu są tłuszcze nasycone (szczególne znaczenie mają tu tłuszcze w produktach pochodzenia zwierzęcego czy tłuszcz palmowy).
Celem prawidłowego odżywiania jest zastąpienie tłuszczów nasyconych tłuszczami nienasyconymi (zawartymi w produktach roślinnych). Na poziom cholesterolu wpływa także spożywanie tłuszczów trans, które są zawarte przede wszystkim w gotowych słodyczach.
Warto zadbać także o odpowiednią podaż błonnika, który dzięki swoim wiążącym właściwościom pozwala na wydalanie większej ilości tłuszczów. W celu ustalenia odpowiedniego jadłospisu warto skorzystać z usług dietetyka.
Wysiłek fizyczny
Istotna jest także regularnie podejmowana aktywność fizyczna, zwłaszcza wysiłek tlenowy (aerobowy), tzn. podejmowanie dłuższej aktywności o niższej intensywności.
Rzucenie palenia
Ważne jest także niwelowanie czynników ryzyka choroby wieńcowej i innych chorób sercowo-naczyniowych - przede wszystkim rzucenie palenia papierosów. W przypadku niewielkiego wzrostu cholesterolu zadbanie o zdrowy tryb życia może przywrócić prawidłowy poziom cholesterolu we krwi.
Leki na wysoki cholesterol
W zależności od poziomu cholesterolu we krwi oraz czynników ryzyka obecnych u pacjenta, lekarz wraz z pacjentem może podjąć decyzję o rozpoczęciu leczenia farmakologicznego. Główną grupą leków stosowanych w celu obniżenia poziomu cholesterolu są statyny. Ich regularne stosowanie pozwala na obniżenie cholesterolu. Są wydawane głównie na receptę, w tym na receptę online.
Statyny
Statyny (np. Atoris, Tulip - atorwastatyna, Roswera, Zahron - rosuwastatyna) pomagają osiągnąć prawidłowy poziom cholesterolu przede wszystkim poprzez obniżanie złego cholesterolu LDL-C (obniżają więc również poziom cholesterolu całkowitego). Nie powinny być stosowane przez pacjentów z czynną chorobą wątroby.
Ze statynami często łączy się ezetymib (np. Ezehron), który ogranicza wchłanianie cholesterolu z przewodu pokarmowego. Na rynku dostępne są preparaty, które w jednej tabletce zawierają połączenie statyny i ezetymibu (np. Atozet - atorwastatyna+ezetymib).
Żywice jonowymienne
W wiązaniu kwasów żółciowych w przewodzie pokarmowym pomagają żywice jonowymienne (np. Cholestagel - kolesewelam). Zmusza to wątrobę do wykorzystywania dostępnego w organizmie człowieka cholesterolu, co wzmaga transport cholesterolu do wątroby i obniża poziom cholesterolu we krwi.
Inhibitory PCSK9
W przypadku dużego ryzyka sercowo-naczyniowego lub nietolerancji statyn można wykorzystać także leki z grupy inhibitorów PCSK9 (np. Repatha - ewolokumab, Praluent - alirokumab, Leqvio - inklisiran). Wyjątkową cechą tych leków jest ich podawanie podskórnie, raz na kilka tygodni.
Odpowiednie odżywanie oraz aktywność fizyczna powinny towarzyszyć także pacjentom przyjmującym leki na obniżenie poziomu cholesterolu.
Zobacz także: Leki na cholesterol na receptę i bez recepty. Poradnik 2025
FAQ Normy cholesterolu
U osób po 60. roku życia normy cholesterolu całkowitego są podobne jak u młodszych dorosłych, choć lekarze często indywidualnie dostosowują cele w zależności od stanu zdrowia (np. choroby serca, cukrzyca).
Zalecane wartości:
Cholesterol całkowity: poniżej 190 mg/dl (5,0 mmol/l);
LDL („zły” cholesterol): najlepiej poniżej 115 mg/dl (3,0 mmol/l), a u osób z chorobami sercowo-naczyniowymi < 70 mg/dl;
HDL („dobry” cholesterol): powyżej 40 mg/dl u mężczyzn i 45–50 mg/dl u kobiet;
Trójglicerydy: poniżej 150 mg/dl.
W wieku 70 lat normy pozostają podobne, ale lekarz może zaakceptować nieco wyższe wartości, jeśli nie występują choroby serca ani miażdżyca.
Orientacyjne zalecenia:
Cholesterol całkowity: < 200 mg/dl;
LDL: < 115 mg/dl (a u osób z grup ryzyka < 70 mg/dl);
HDL: powyżej 45–50 mg/dl;
Trójglicerydy: < 150 mg/dl.
Warto jednak pamiętać, że u seniorów zbyt niskie wartości cholesterolu (np. < 150 mg/dl) mogą wiązać się z ryzykiem niedożywienia lub osłabienia organizmu.
Stosunek LDL do HDL (lub odwrotnie: HDL/LDL) jest ważnym wskaźnikiem ryzyka chorób sercowo-naczyniowych.
Optymalny stosunek:
LDL/HDL: poniżej 3,0;
lub HDL/LDL: powyżej 0,3–0,4.
Im wyższy HDL i niższy LDL, tym lepsza ochrona przed miażdżycą.
W ciąży poziom cholesterolu naturalnie wzrasta, co jest fizjologicznym zjawiskiem związanym z rozwojem płodu i produkcją hormonów.
Orientacyjne normy cholesterolu całkowitego w ciąży:
I trymestr: do 220 mg/dl;
II trymestr: do 250 mg/dl;
III trymestr: nawet do 300–320 mg/dl.
Podwyższony cholesterol w ciąży nie zawsze wymaga leczenia – decyzję podejmuje lekarz po ocenie ogólnego stanu zdrowia i profilu lipidowego (LDL, HDL, trójglicerydy).
Osoby z czynnikami ryzyka – takimi jak nadwaga, cukrzyca, nadciśnienie, palenie tytoniu lub choroby serca w rodzinie – powinny kontrolować cholesterol co najmniej raz w roku.
Dzieci z podejrzeniem rodzinnej hipercholesterolemii lub z nadwagą również wymagają regularnych badań, najlepiej zgodnie z zaleceniami pediatry.
Bibliografia
Inni czytali również
- Spis treści
- Czym jest cholesterol?
- Rodzaje cholesterolu. Dobry i zły cholesterol - czym się różni?
- Jaki powinien być cholesterol HDL, LDL? Jaki jest prawidłowy cholesterol całkowity?
- Normy cholesterolu zależnie od wieku
- Jak czytać wyniki lipidogramu?
- Jak przygotować się do badania cholesterolu?
- Czym grozi wysoki cholesterol? Od czego zależą normy cholesterolu?
- Jak obniżyć cholesterol?
- Leki na wysoki cholesterol
- FAQ Normy cholesterolu
- Bibliografia