Antykoncepcja hormonalna dla kobiet i mężczyzn Poradnik 2026 : rodzaje, skuteczność, porównanie, recepta online
Antykoncepcja hormonalna to sposób zapobiegania ciąży, cieszący się coraz większym zainteresowaniem ze względu na szeroki wachlarz dostępnych metod. Zarówno dla kobiet, jak i mężczyzn dostępne są różne metody opierające się na regulacji hormonalnej, a wszystkie poniżej wymienione sposoby charakteryzują się dużą skutecznością.
Wybór w zakresie sposobu zapobiegania ciąży i bezpieczeństwa stosowania antykoncepcji hormonalnej powinien być przedyskutowany podczas wizyty u lekarza ginekologa, gdyż w niektórych sytuacjach mogą występować przeciwwskazania do stosowania danej metody.

Zaktualizowano: 11.02.2026 10:05
- Spis treści
- Rodzaje antykoncepcji hormonalnej dla kobiet
- Rodzaje antykoncepcji hormonalnej dla mężczyzn
- Czym jest wskaźnik Pearla?
- Jakie badania warto wykonać przed rozpoczęciem antykoncepcji hormonalnej?
- O czym należy pamiętać w trakcie stosowania antykoncepcji hormonalnej?
- Konsultacja online z receptą na antykoncepcję hormonalną
- FAQ Antykoncepcja hormonalna
- Bibliografia
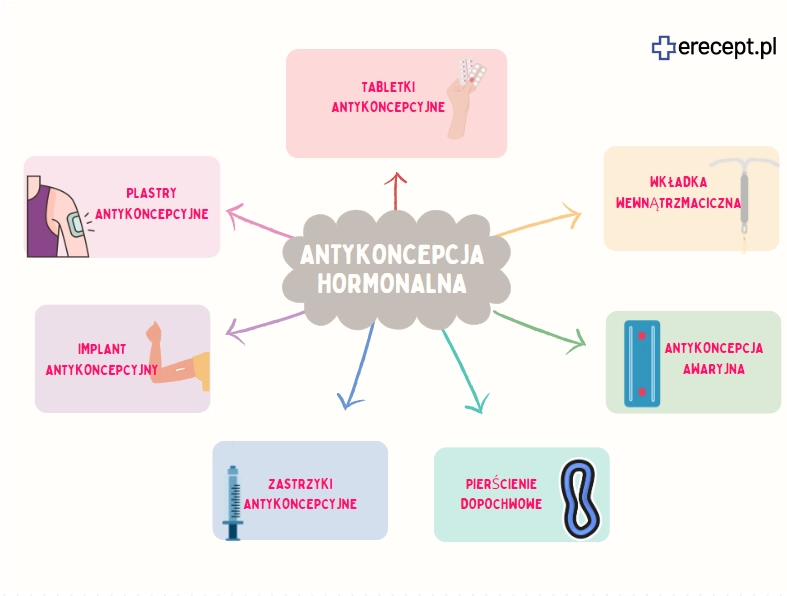
Rodzaje antykoncepcji hormonalnej dla kobiet
Antykoncepcja hormonalna jest jedną z najwygodniejszych i najskuteczniejszych metod zapobiegania ciąży. Jej działanie polega na dostarczaniu sztucznych hormonów wpływających m.in. na zahamowanie owulacji. Antykoncepcja hormonalna polega na dostarczaniu dawek syntetycznych hormonów, a do dwóch głównych substancji zawartych w preparatach antykoncepcyjnych zalicza się progestageny i estrogeny.
Najpopularniejsze metody antykoncepcji hormonalnej dla kobiet to:
tabletki antykoncepcyjne (jednoskładnikowe/dwuskładnikowe),
tabletki "dzień po",
plastry antykoncepcyjne,
zastrzyk antykoncepcyjny,
krążki dopochwowe,
implanty antykoncepcyjne,
wkładki hormonalne.
Warto pamiętać, że wszystkie metody antykoncepcji hormonalnej są stosowane przede wszystkim w celu zapobiegania ciąży i nie chronią przed chorobami przenoszonymi drogą płciową.
Doustne tabletki antykoncepcyjne
Doustne środki antykoncepcyjne w postaci tabletek są dostępne w 2 rodzajach:
tabletki jednoskładnikowe - zawierające tylko progesteron;
tabletki dwuskładnikowe - zawierające w swoim składzie estrogeny i progesteron.
Tabletki jednoskładnikowe
Tabletki jednoskładnikowe zawierają w swoim składzie tylko progesteron i są to tzw. mini tabletki lub mini pills. Działanie tabletek antykoncepcyjnych polega na zagęszczenie śluzu szyjkowego, który staje się nieprzepuszczalny dla plemników.
U 40% kobiet w trakcie stosowania dochodzi do prawidłowych owulacji, dlatego metoda ta nie zapobiega zajściu w ciążę pozamaciczną. Ta forma antykoncepcji hormonalnej jest przede wszystkim polecana kobietom karmiącym piersią, a także osobom, dla których stosowanie tabletek dwuskładnikowych jest przeciwwskazane (cukrzyca, choroby układu krążenia, palenie papierosów).
Przyjmowane tabletek antykoncepcyjnych może powodować skutki uboczne, takie jak:
bóle głowy,
bóle piersi,
zmiany nastroju,
pojawienie się trądziku.
Odstawieniu tabletek antykoncepcyjnych mogą również towarzyszyć działania niepożądane, zazwyczaj może się to objawiać obfitymi, bolesnymi miesiączkami, zaburzeniami cykli miesięcznych, wahaniami nastroju, pojawieniem się trądziku,
Tabletki dwuskładnikowe
Tabletki dwuskładnikowe to forma antykoncepcji hormonalnej ciesząca się największą popularnością, a preparaty wykorzystują działanie dwóch hormonów: progesteronu i estrogenu.
Progesteron jest hormonem, który hamuje owulację. Jego mechanizm działania powoduje zagęszczenie śluzu szyjkowego, sprawiając, że staje się on nieprzepuszczalny dla plemników. Ponadto dochodzi do zmiany błony śluzowej macicy, powodując, że staje się ona nieprzyjazna dla komórki jajowej.
Estrogen, dzięki swoim właściwościom, wzmacnia działanie progesteronu oraz zapobiega nieregularnym krwawieniom.
Tak jak każdy lek, dwuskładnikowe tabletki antykoncepcyjne mogą również powodować działania niepożądane, a do najczęstszych z nich zalicza się:
nudności,
wzrost masy ciała,
zmiany nastroju,
bolesność piersi,
obniżone libido.
Choć tabletki dwuskładnikowe są uważane za skuteczną metodę antykoncepcji, to istnieją sytuacje, kiedy ich stosowanie jest przeciwwskazane. Do bezwzględnych przeciwwskazań należy m.in.:
przebyte lub występujące w rodzinie choroby naczyń krwionośnych, ryzyko zakrzepicy - np. żylna choroba zakrzepowo-zatorowa, zakrzepowe zapalenie żył powierzchniowych;
rak piersi i inne nowotwory zależne od estrogenów;
znacznie upośledzona czynność wątroby;
palenie tytoniu przez kobiety po 35. roku życia;
ciąża;
nadciśnienie tętnicze powyżej 160/100 mm Hg;
krwawienie z dróg rodnych o niewyjaśnionej przyczynie.
Kobiety karmiące piersią nie powinny stosować dwuskładnikowych tabletek antykoncepcyjnych. Skuteczność tabletek antykoncepcyjnych może zostać osłabiona podczas stosowania innych leków, m.in. antybiotyków, leków przeciwgruźliczych, antydepresantów, leków przeciwpadaczkowych czy leków przeciwgrzybiczych.
Choć zapobieganie ciąży to główne działanie dwuskładnikowych tabletek, pigułki antykoncepcyjne są stosowane w leczeniu różnych schorzeń. Wskazania do stosowania antykoncepcji hormonalnej obejmują:
terapię trądziku,
endometriozę,
poważne objawy związane z zespołem napięcia przedmiesiączkowego,
zespół policystycznych jajników,
zaburzenia miesiączkowania,
bolesne miesiączki.
Skuteczność antykoncepcji hormonalnej w postaci tabletek jest bardzo wysoka, co sprawia, że są one powszechnie używane.
Lekka antykoncepcja hormonalna to doustne tabletki dwuskładnikowe zawierające niższe niż tradycyjna antykoncepcja hormonalna, dawki substancji czynnych - 15 µg etynyloestradiolu oraz 60 µg gestodenu. Preparat dostępny na polskim rynku to Vines. Jedno opakowanie preparatu Vines kosztuje od 30 do 60 zł. Tabletki są dostępne wyłącznie na receptę.
Tabletka "dzień po"
Środki antykoncepcji awaryjnej, potocznie nazywane tabletkami "dzień po", również należą do antykoncepcji hormonalnej. Ich głównym wskazaniem do zastosowania jest wystąpienie sytuacji, gdzie inna metoda antykoncepcji zawiodła (np. zsunęła się prezerwatywa) lub doszło do stosunku bez zabezpieczenia.
Według dostępnych danych, skuteczność tej metody antykoncepcji mieści się w granicach od 50 do 90% i jest ona uzależniona od czasu, jaki upłynął od stosunku do przyjęcia tabletki oraz od fazy cyklu, w jakiej znajduje się kobieta.
Mechanizm działania leku różni się w zależności od etapu cyklu w którym zostaje przyjęty preparat. Do zahamowania owulacji dochodzi, jeśli tabletka została przyjęta w okresie przedowulacyjnym. Tabletka "dzień po" może również wpływać na błonę śluzową macicy, sprawiając, że staje się ona nieprzyjazna dla zapłodnionej komórki jajowej, jeśli tabletkę przyjmie się po owulacji.
Skutki uboczne i przeciwwskazania
Do najczęstszych skutków ubocznych można zaliczyć:
zaburzenia ze strony układu pokarmowego;
bóle mięśni;
zawroty głowy;
zaburzenia nastroju;
tkliwość piersi.
Przyjmowanie antykoncepcji hormonalnej w postaci tabletki "dzień po" jest przeciwwskazane w przypadku: nadwrażliwości na którykolwiek składnik preparatów, karmienia piersią, zaburzeń zakrzepowo-zatorowych, ciężkiej astmy oskrzelowej, nowotworów hormonozależnych np. raka piersi.
Plastry antykoncepcyjne
Powierzchnia każdego plastra antykoncepcyjnego jest nasączona hormonami (progesteronem i estrogenem), które dzięki swojemu działaniu nie dopuszczają do owulacji, a przy okazji zmniejszają ryzyko wystąpienia mięśniaków macicy oraz raka jajnika (nawet o 80%). Zgodnie z aktualną wiedzą, przyjmowanie antykoncepcji hormonalnej może minimalnie zwiększać ryzyko nowotworów takich jak: rak piersi, macicy i wątroby.
Sposób zastosowania jest bardzo prosty - wystarczy nakleić jeden plaster na czystą skórę (np. ramię lub brzuch), a po tygodniu stosowania, należy go wymienić na nowy. Dużą zaletą stosowania plastrów jest fakt, że nie trzeba o nich pamiętać codziennie, w przeciwieństwie do tabletek antykoncepcyjnych.
Ta forma antykoncepcji jest polecana przede wszystkim młodym kobietom oraz nastolatkom. Ich skuteczność jest wysoka, a gdy dojdzie do jego częściowego odklejenia się lub zabrudzenia, wskaźnik skuteczności jest nadal stosunkowo wysoki i wynosi 91%. Hormony zawarte w plastrze wchłaniają się do organizmu kobiety transdermalnie, dzięki czemu mniej obciążają wątrobę.
Skutki uboczne i przeciwwskazania
W trakcie stosowania plastrów antykoncepcyjnych również mogą się pojawić skutki uboczne, do najczęstszych z nich zalicza się:
bolesność i obrzmienie piersi;
zwiększenie wagi;
ból głowy;
plamienie z dróg rodnych;
suchość pochwy;
obniżenie nastroju.
Jednym z przeciwwskazań do stosowania tej metody jest masa ciała powyżej 90 kg. Plastrów antykoncepcyjnych nie powinno się również używać w przypadku uczulenia na którykolwiek składnik, obecnej lub potencjalnej zakrzepicy żylnej i tętniczej oraz u osób palących powyżej 35. roku życia.
Zastrzyk antykoncepcyjny
Zastrzyk antykoncepcyjny to metoda polegająca na domięśniowym podaniu progesteronu, który hamuje owulację i powoduje zagęszczenie śluzu. Jest to jedna z najskuteczniejszych metod zapobiegania ciąży, a okres działania zastrzyku to ok. 3 miesiące.
Zaletą przyjmowania zastrzyków antykoncepcyjnych jest nieobciążanie wątroby, więc można podawać je kobietom, które mają problemy z pracą tego narządu. W trakcie przyjmowania zastrzyków nie dochodzi do zatrzymania laktacji, dlatego są dobrą opcją dla kobiet karmiących piersią. Zastrzyki antykoncepcyjne są dobrym rozwiązaniem u osób ze zwiększonym ryzykiem zakrzepicy i dla kobiet z nadwagą, gdyż waga ciała nie ma wpływu na skuteczność iniekcji.
Minusem zastrzyków antykoncepcyjnych jest brak możliwości przerwania działania leku po podaniu do organizmu, a okres odzyskiwania płodności po zaprzestaniu stosowania wstrzyknięć jest dłuższy niż po innych środkach hormonalnych.
Skutki uboczne i przeciwwskazania
Jak każda hormonalna metoda zapobiegania ciąży, zastrzyki antykoncepcyjne mogą również wywoływać skutki uboczne, a większość z nich może ustępować nawet po kilku miesiącach, kiedy organizm przyzwyczai się do hormonu. Do możliwych działań niepożądanych można zaliczyć: rozdrażnienie, tkliwości piersi, obniżony nastrój, bóle i zawroty głowy, trądzik.
Bezwzględne przeciwskazania do podania zastrzyku to m.in. uczulenie na składniki zastrzyku, zaburzenia zakrzepowo-zatorowe, zapalenia żył, także w przeszłości, nowotwory (zwłaszcza piersi i układu rozrodczego), niewyjaśnione krwawienia z dróg rodnych, ciąża.
Krążki dopochwowe
Krążki dopochwowe mają niewielki rozmiar, są miękkie i elastyczne. Po założeniu uwalniają one stopniowo estrogen i progesteron, dzięki czemu hamują owulację oraz zagęszczają śluz szyjkowy.
Aby założyć krążek dopochwowy, należy go umieścić w pochwie, tuż przy szyjce macicy 1. dnia miesiączki lub przed 5. dniem okresu. Założenie krążka nie różni się znacznie od zakładania tamponu, można go założyć samodzielnie. Czas działania krążka dopochwowego to ok. 21 dni.
Do zalet tej formy antykoncepcji hormonalnej można zaliczyć m.in.:
brak konieczności pamiętania o nim każdego dnia, krążek zakłada się raz w miesiącu;
mniejsze ryzyko interakcji z lekami przyjmowanymi drogą doustną;
jest skuteczny, nawet jeśli występują dolegliwości żołądkowo-jelitowe, choroby przewodu pokarmowego zaburzające wchłanianie;
mniejsze obciążenie wątroby.
Skutki uboczne i przeciwwskazania
Skutki uboczne krążka dopochwowego pojawiają się rzadko, a w przypadku wystąpienia mają one zazwyczaj łagodny charakter i ustępują one po 2-3 miesiącach od rozpoczęcia stosowania. Działania niepożądane, które można zaobserwować, to np. ból głowy, tkliwość piersi, zmiany nastroju, podrażnienia lub infekcja pochwy, upławy.
Krążek dopochwowy może zwiększyć ryzyko powstawania zakrzepów we krwi, co może prowadzić do poważnych konsekwencji. Osoby palące papierosy, z cukrzycą, poważanym nadciśnieniem tętniczym, zakrzepicą żył występującą obecnie, w przeszłości lub z innymi czynnikami ryzyka zakrzepicy żylnej oraz tętniczej nie powinny stosować tej formy antykoncepcji.
Implanty antykoncepcyjne
Implanty antykoncepcyjne to stosunkowo nowa metoda terapii hormonalnej w celu zapobiegania ciąży, polegająca na wszczepieniu w wewnętrzną część ramienia niewielkiego pręcika, który chroni przed zajściem w ciążę przez 3 lata.
Podskórne implanty są wykonane z tworzywa sztucznego i zawierają zbiorniczek, który wypełniony jest syntetycznym hormonem żeńskim – progestagenem. Skuteczność danej metody ocenia się na około 3 lata, gdyż w tym czasie implant stopniowo uwalnia hormon do organizmu. Implant można wyjąć w każdej chwili, a płodność wraca zazwyczaj w ciągu kilku dni.
Implanty antykoncepcyjne mogą powodować działania niepożądane, możliwe z nich to m.in.:
ból w okolicy brzucha lub pleców;
zmiany w częstości, intensywności lub długości okresu;
zawroty i bóle głowy;
wahania nastroju;
bolesność i suchość pochwy.
Przeciwwskazaniem do stosowania implantów antykoncepcyjnych są nowotwory estrogenozależne, choroby wątroby, występująca obecnie żylna choroba zakrzepowo-zatorowa, krwawienia z dróg rodnych o nieznanej przyczynie oraz ciąża lub podejrzenie ciąży.
Wkładki wewnątrzmaciczne hormonalne
Wkładki hormonalne wewnątrzmaciczne są uważane przez kobiety jako jedna z najskuteczniejszych i najwygodniejszych metod antykoncepcyjnych. Lekarz ginekolog umieszcza w macicy wkładkę, przypominającą patyczek w kształcie litery „T”.
Wkładka uwalnia hormony, które wpływają na błonę śluzową macicy, powodują zagęszczenie śluzu szyjkowego, a w niektórych sytuacjach również blokują owulację. Czasem zdarza się, że dochodzi do zahamowania występowania miesiączek, dzięki czemu wkładki wewnątrzmaciczne mogą być stosowane w leczeniu bolesnych krwawień z dużą utratą krwi.
Efekt antykoncepcyjny wkładki pojawia się zaraz po założeniu, a powrót do płodności następuje w pierwszym cyklu po usunięciu wkładki.
Skutki uboczne i przeciwwskazania
Skutki uboczne po założeniu wkładki wewnątrzmacicznej występują dosyć rzadko. Jeśli wystąpią takie objawy jak skurcze w dole brzucha, zasłabnięcia, należy o tym poinformować lekarza. W niektórych sytuacjach może dojść do wystąpienia infekcji, objawiającej się gorączką, bólem i upławami.
Do najczęstszych przeciwwskazań do zastosowania wkładki wewnątrzmacicznej można zaliczyć:
podejrzenie ciąży;
złośliwe choroby narządów rozrodczych, a także wątroby i piersi;
zdiagnozowana lub podejrzewana alergia na miedź;
nieustabilizowane nadciśnienie tętnicze;
wrodzone nieprawidłowości macicy i wady rozwojowe macicy, a także duże mięśniaki deformujące macicę;
choroby przenoszone drogą płciową;
ciężkie choroby wątroby;
nieprawidłowe wyniki cytologii;
niewyjaśnione krwawienie z dróg rodnych.
e-Recepta Express
Do 1 godziny roboczej* Antykoncepcja stała, leki stałe, przedłużenie terapii w chorobach przewlekłych, leki na potencję.Antykoncepcja awaryjna
Do 1 godziny roboczej* Tabletka 'po', tabletka dzień po, tabletka do 72h, pigułka po.Rodzaje antykoncepcji hormonalnej dla mężczyzn
Wachlarz dostępnych na rynku metod antykoncepcji dla mężczyzn nie jest tak szeroki jak w przypadku możliwości dla kobiet. Od połowy XX wieku rozpoczęto badania polegające na znalezieniu skutecznej hormonalnej metody antykoncepcyjnej dla mężczyzn. Obiektem zainteresowań badaczy jest doprowadzenie do znacznego zmniejszenia ilości plemników lub całkowitego ich braku w nasieniu na skutek dostarczenia organizmowi pochodnych męskiego hormonu płciowego – testosteronu.
W tym momencie wszystkie hormonalne formy antykoncepcji dla mężczyzn znajdują się w fazie badań i są to:
preparaty doustne (tabletki),
podskórne (zastrzyki i implanty),
przezskórne (żele i plastry).
Zastrzyki antykoncepcyjne dla mężczyzn
Jedną z nowoczesnych metod antykoncepcji hormonalnej dla mężczyzn jest zastrzyk, który polega na podaniu 200 mg jednej z odmian testosteronu. Działanie zastrzyku powoduje zanik plemników w nasieniu, a żeby utrzymać jego skuteczność, niezbędne jest comiesięczne stosowanie.
Powyższa metoda nie wpływa na obniżenie libido czy spadek sprawności seksualnej, jednak w niektórych sytuacjach może dochodzić do zmian w obrazie i składzie biochemicznym krwi obwodowej, a także powoduje rozrost gruczołu krokowego. Ze względu na dostarczanie testosteronu z zewnątrz może dochodzić do wpływu naturalnej produkcji tego hormonu.
Badania w kierunku zastosowania tej metody antykoncepcji u mężczyzn są nadal prowadzone.
Czym jest wskaźnik Pearla?
Wskaźnik Pearla stanowi metodę oceny skuteczności środków antykoncepcyjnych. Określa on liczbę niechcianych ciąż, których do powstania doszło w wyniku regularnego pożycia u 100 par, które stosowały daną metodę antykoncepcji.
Im wskaźnik Pearla jest niższy, tym dana metoda antykoncepcji uznawana jest za bardziej skuteczną. Bez stosowania antykoncepcji wartość skali Pearla wynosi 85.
Najbardziej skuteczną metodą antykoncepcji są środki hormonalne - najskuteczniejszy jest implant, później dwuskładnikowe tabletki, na końcu miedziana wkładka wewnątrzmaciczna. Wskaźnik Pearla oscyluje tu w granicach 0,05-0,6 zależnie od formy produktu.
Najmniej skuteczne są naturalne metody planowania rodziny. Wskaźnik Perla wynosi tu 1-20.
Zobacz także: Wskaźnik Pearla 2024. Tabela skuteczności antykoncepcji
Jakie badania warto wykonać przed rozpoczęciem antykoncepcji hormonalnej?
Antykoncepcję hormonalną powinno się stosować po konsultacji z lekarzem oraz wykonaniu odpowiednich badań. Do polecanych badań zalicza się:
morfologia krwi
parametry krzepliwości krwi;
poziom glukozy;
lipidogram;
próby wątrobowe.
Pomiar masy ciała - dlaczego ma znaczenie?
Jednym z pytań, które lekarz ginekolog może zadać pacjentce podczas wizyty, jest pytanie o aktualną masę ciała. Jakie ma to znaczenie w kontekście doboru rodzaju antykoncepcji hormonalnej?
Aby antykoncepcja hormonalna była skuteczna jej składniki muszą osiągać odpowiednie stężenie w surowicy krwi. Masa ciała kobiety może mieć istotne znaczenie dla skuteczności i tolerancji antykoncepcji hormonalnej, zwłaszcza u pacjentek otyłych, ponieważ etynyloestradiol ulega dystrybucji do tkanki tłuszczowej. Dlatego podczas wyboru metody antykoncepcji masa ciała to jedna z kluczowych informacji dla lekarza.
Swoją wagę wyjściową warto znać również po to, aby móc potem kontrolować czy nie dochodzi do nadmiernej retencji wody w organizmie wskutek stosowania antykoncepcji. Jeśli waga podczas terapii znacząco wzrasta, należy udać się do ginekologa i rozważyć zmianę sposobu zapobiegania ciąży.
Zaprzestanie palenie papierosów - czy to konieczne?
W przypadku niektórych hormonalnych form antykoncepcji palenie papierosów znacznie nasila ryzyko wystąpienia działań niepożądanych. Ma znaczenie ilość wypalanych dziennie papierosów oraz wiek pacjentki. Szczególnie ważne jest to w przypadku tabletek antykoncepcyjnych dwuskładnikowych.
Lekarz może zalecić zaprzestanie palenia lub wybrać inny sposób zapobiegania ciąży, jeżeli nałóg stanowi przeciwwskazanie do danej terapii.
Palenie papierosów powoduje również wiele innych negatywnych skutków zdrowotnych. Nikotynizm przyczynia się m.in. do powstawania nowotworów, zwiększa ryzyko zawału oraz udaru. Jeśli masz problem z nikotynizmem zwróć się do swojego lekarza, który pomoże Ci w rzuceniu palenia.
O czym należy pamiętać w trakcie stosowania antykoncepcji hormonalnej?
Podczas stosowania antykoncepcji hormonalnej należy pamiętać przede wszystkim o regularności terapii. Nie należy pomijać kolejnych dawek leku ani samodzielnie zmieniać schematu dawkowania, gdyż grozi to osłabieniem skuteczności antykoncepcji.
Należy również systematycznie uczęszczać na wizyty do ginekologa w celu monitorowania bezpieczeństwa terapii. Lekarz wykona badanie ginekologiczne z oceną szyjki macicy, może zlecić badania laboratoryjne i obrazowe np. USG piersi.
Do lekarza należy zgłosić się również w przypadku wystąpienia działań niepożądanych preparatu antykoncepcyjnego oraz w przypadku rozpoczęcia terapii innymi lekami. Lekarz oceni ewentualne interakcje między preparatami i zdecyduje o kontynuacji, zmianie lub odstawieniu antykoncepcji hormonalnej.
Pacjentka powinna również pamiętać, by wykonywać regularnie samodzielne badanie piersi.
Konsultacja online z receptą na antykoncepcję hormonalną
Wiele gabinetów oferuje konsultacje online, które mogą ograniczyć się do wystawienia e-recepty. Jeśli Twój lekarz nie oferuje teleporad, możesz skonsultować się z innym ginekologiem lub lekarzem, który po zdalnym wywiadzie może przedłużyć receptę. Taka usługa dostępna jest w Erecept.pl.
Teleporady są wygodne i oszczędzają czas, pozwalają na szybki dostęp do opieki medycznej, kontynuację leczenia bez przerw oraz dostęp do specjalisty. Warto jednak pamiętać, że nie wszystkie przypadki mogą być odpowiednie do teleporady, szczególnie jeśli wymagane jest badanie fizykalne.
FAQ Antykoncepcja hormonalna
Bibliografia
Zobacz także
Inni czytali również
- Spis treści
- Rodzaje antykoncepcji hormonalnej dla kobiet
- Rodzaje antykoncepcji hormonalnej dla mężczyzn
- Czym jest wskaźnik Pearla?
- Jakie badania warto wykonać przed rozpoczęciem antykoncepcji hormonalnej?
- O czym należy pamiętać w trakcie stosowania antykoncepcji hormonalnej?
- Konsultacja online z receptą na antykoncepcję hormonalną
- FAQ Antykoncepcja hormonalna
- Bibliografia