Dlaczego bolą plecy? Przyczyny, objawy i leczenie
Szacuje się, że 50-80% populacji choć raz przytrafił się ból pleców. Obecnie ból pleców należy do grona chorób cywilizacyjnych, stając się jednym z kluczowych przyczyn spadku jakości funkcjonowania.

Zaktualizowano: 03.02.2026 12:25
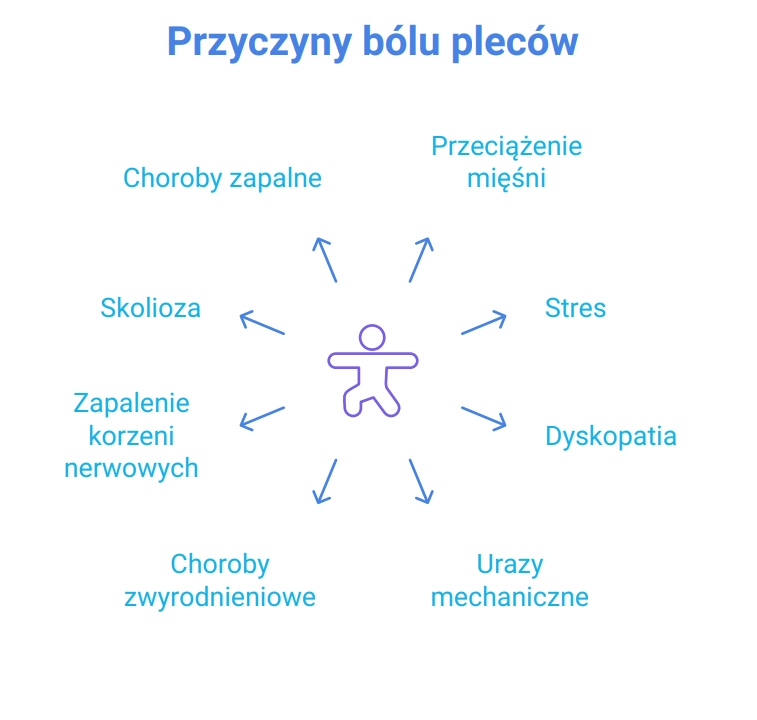
Ból pleców - jakie są przyczyny?
Ból pleców jest jedną z najczęściej występujących przypadłości, dotyka coraz młodszej społeczności i stanowi duży odsetek przyczyn absencji w pracy i przedwczesnego orzekania o niezdolności do pracy. Leczenie bólu może przebiegać za pomocą leków na receptę (w tym recepta online ).
Do rozpowszechnienia bólów pleców przyczyniają się siedzący tryb życia, brak aktywności fizycznej, nieprawidłowości w diecie, otyłość i choroby metaboliczne.
Najważniejszym działaniem w zakresie zapobiegania i leczenia dolegliwości bólowych pleców jest kinezyterapia i zmiana trybu życia, ponieważ zmian strukturalnych kręgosłupa, które już zaszły, nie można odwrócić bez interwencji chirurga.
Podział bólu ze względu na czas trwania
Ból ze względu na czas trwania możemy podzielić na ostry (trwa krócej niż 4 tygodnie), podostry (trwa w okresie od 4 tygodni do 16 tygodni) oraz przewlekły (trwa dłużej niż 16 tygodni).
Czynnikami ryzyka rozwoju bólu przewlekłego jest duże nasilenie bólu, szczególnie w połączeniu ze znaczną niepełnosprawnością fizyczną i problemami przy codziennym funkcjonowaniu, częste nawroty bólu, długotrwała nieobecność w pracy, brak stałego zatrudnienia lub krótki okres dotychczasowego zatrudnienia, problemy socjalne lub zaburzenia afektu - depresja.
Ból pleców o charakterze nieswoistym
Ból pleców w ogromnej większości - 90% przypadków - ma charakter nieswoisty. Lokalizuje się osiowo (w linii pośrodkowej ciała), nie promieniuje w żadne okolice ciała i nie współwystępuje z jakimikolwiek deficytami neurologicznymi (np. zaburzenia oddawania stolca lub moczu, niedowłady).
Zwykle jest ostry, trwa kilka-kilkanaście dni i samoistnie ustępuje, często bez konieczności wizyty u lekarza. Niestety, u większości osób ból może nawracać lub w 10-15% przypadków zmienić charakter na przewlekły.
Ból nieswoisty związany jest zazwyczaj z naturalnymi procesami starczymi organizmu (zwężenie szpary stawowej, wyrośla kostne, odwodnienie lub wypuklenie krążka międzykręgowego).
By uniknąć dolegliwości bólowych pacjent zazwyczaj przyjmuje przymusową pozycję ciała, co wiąże się ze wzmożonym napięciem mięśni przykręgosłupowych oraz ograniczoną ruchomością.
Przy nieobecności objawów alarmowych nie zaleca się wykonywania dodatkowych badań obrazowych, gdyż nie zmienia to dalszego postępowania.
Ból pleców o charakterze swoistym
Pozostałe 10% stanowią swoiste bóle pleców. Do ich grupy możemy zaliczyć wszystkie dolegliwości bólowe, które współwystępują z objawami niepokojącymi (tzw. red flags).
Objawy te mogą wynikać z ucisku nerwów rdzeniowych w przebiegu np. dyskopatii (w chorobie zwyrodnieniowej), zespołu ogona końskiego lub zwężenia kanału rdzenia kręgowego.
Niepokojące jest tu promieniowanie bólu wzdłuż kończyny (rwa barkowa, udowa, kulszowa), osłabienie mięśni mogące prowadzić aż do upośledzenia poruszania się, zaburzenia czucia w okolicy pośladków, odbytu lub narządów płciowych zewnętrznych, zaburzenia kontroli zwieraczy.
Inną przyczyną swoistych bólów pleców są urazy. Mogą być one spowodowane czynnikami zewnętrznymi np. wypadek komunikacyjny, upadek z wysokości, niefortunne podniesienie ciężkiego przedmiotu lub samoistnym złamaniem kręgu w przebiegu osteoporozy związanej ze starzeniem się lub przewlekłą sterydoterapią.
W diagnostyce różnicowej należy wziąć pod uwagę także mikrourazy spowodowane zapaleniem stawów, przede wszystkim krzyżowo-biodrowych w przebiegu np. chorób reumatologicznych (zesztywniające zapalenie stawów kręgosłupa, reumatoidalne zapalenie stawów, łuszczycowe zapalenie stawów).
Kolejną z przyczyn wymagających większej czujności jest ból pleców spowodowany chorobą nowotworową. Objawami, które wzbudzają podejrzenia nowotworzenia są: gorączka, utrata masy ciała, ogólne złe samopoczucie, ból nocny, zasilający się w pozycji stojącej i nieustępujący po przyjęciu pozycji leżącej.
Rak może mieć swój początek w kości, ale może dojść także do pojawienia się przerzutów w kościach z nowotworów pochodzących z innych okolic. Najczęściej do kości przerzuty ma nowotwór piersi, prostaty i płuc.
Ostatnią ważną przyczyną swoistego bólu pleców jest zapalenie kręgosłupa. Ból ma tu stałe natężenie i nie ustępuje w spoczynku, zazwyczaj przebiega z gorączką. Ryzyko zwiększa się przy współwystępującym innym ognisku zakażenia np. ropień migdałka, zaburzeniach odporności lub dożylnym przyjmowaniu narkotyków.
Ból pleców we wszystkich powyższych przypadkach wymaga pogłębienia diagnostyki i wykonania badań laboratoryjnych i obrazowych. RTG i TK uwidacznia zmiany w obrębie kości kręgosłupa, a MRI zmiany dotyczące rdzenia kręgowego, nerwów rdzeniowych i krążków międzykręgowych. Przy podejrzeniu etiologii zapalnej, infekcyjnej lub nowotworowej powinno się oznaczyć stężenie CRP i OB.
Jedynym rodzajem bólu swoistego, przy którym można zaniechać pogłębionej diagnostyki i od razu postawić rozpoznanie jest rwa bez żadnych ubytków neurologicznych.
Ból pleców jako konsekwencja innych chorób w organizmie
Ból nie zawsze musi mieć swój początek w obrębie struktur kręgosłupa, może być też manifestacją chorób ogólnointernistycznych.
Schorzenia dotyczące narządów w nadbrzuszu mogą powodować ból rzutowany między odcinkiem piersiowym i lędźwiowym kręgosłupa, w podbrzuszu ból odcinka lędźwiowego, a w miednicy ból odcinka krzyżowego.
Najczęściej spotykanymi dolegliwościami powodującymi rzutowany ból pleców są: zapalenie płuc i opłucnej, wrzód tylnej ściany żołądka, zapalenie trzustki, choroby zapalne jelit, krwotok zaotrzewnowy, odmiedniczkowe zapalenie nerek.
Ginekologiczne schorzenia też mogą przejawiać się w postaci bólów pleców np. endometrioza, zespół bólowy miednicy mniejszej, ciąża ektopowa, dolegliwości związane z menstruacją lub ciążą.
Ból pleców można odczuwać także w sytuacjach zagrażających życiu np. pęknięcie tętniaka aorty, rozwarstwienie ściany aorty czy ostry zespół wieńcowy.
Ostatecznie ból pleców może być przejawem chorób psychicznych tj. depresja, zespoły lękowe, uzależnienia.
e-Recepta Express
Do 1 godziny roboczej* Antykoncepcja stała, leki stałe, przedłużenie terapii w chorobach przewlekłych, leki na potencję.Antykoncepcja awaryjna
Do 1 godziny roboczej* Tabletka 'po', tabletka dzień po, tabletka do 72h, pigułka po.Ból pleców - niefarmakologiczne metody zapobiegania i leczenia
W myśl zasady "lepsze zapobieganie niż leczenie" w przypadku bólów kręgosłupa szalenie ważne jest prowadzenie zdrowego stylu życia.
Wzmocnij mięśnie!
Mimo iż kręgosłup przystosowany jest do znoszenia wielu obciążeń, należy go wzmacniać za pomocą regularnej aktywności fizycznych. Szczególnie korzystne są ćwiczenia stabilizujące i wzmacniające mięśnie posturalne, odpowiedzialne za zdolność przyjmowania prawidłowej pozycji ciała oraz ćwiczenia rozciągające.
Przyjmuj prawidłową postawę!
W ciągu dnia należy wielokrotnie korygować pozycję ciała i starać się, żeby nie była ona wymuszona, gdyż sprzyja to dolegliwościom bólowym.
Jeśli wykonuje się pracę siedzącą, należy zadbać o odpowiednią ergonomię stanowiska - odpowiednio wyprofilowany fotel, odpowiednie odległości między sprzętami. Ważne jest, by po każdej godzinie na krześle wstać i przejść kilka kroków.
Zmień dietę!
Istotne jest zagwarantowanie zbilansowanej i zdrowej diety opartej na produktach świeżych i pełnoziarnistych. Zalecana jest rezygnacja z czerwonego mięsa, tłuszczów nasyconych, alkoholu, papierosów i innych używek.
Sprzyja to utracie masy ciała, co zmniejsza obciążenia stawów m.in. kręgosłupa, kolanowych i tym samym zmniejsza tempo postępowania choroby zwyrodnieniowej. Zapobiega to także innym chorobom np. sercowo-naczyniowym czy nowotworowym.
Ważne jest także zapewnienie odpowiedniej ilości płynów, gdyż krążki międzykręgowe są strukturami uwodnionymi. Jeśli doprowadzi się do odwodnienia tych służących do amortyzacji elementów, kręgosłup będzie gorzej znosił wstrząsy i obciążenia dnia codziennego, co w konsekwencji zwiększy ryzyko urazów i bólu.
Jak postępować przy ostrym bólu?
W przypadku ostrego bólu pleców ważna jest aktywizacja. Mimo oczywistych chęci pozostania w łóżku i oszczędzania organizmu podczas dolegliwości bólowych, nie jest to wskazane.
Ograniczenie aktywności fizycznej i zawodowej powinno trwać jak najkrócej, maksymalnie 2 dni. W tym czasie należy w szczególny sposób dbać o prawidłową pozycję ciała, a po ustaniu najgorszych dolegliwości - wykonywać ćwiczenia fizyczne zalecone przez fizjoterapeutów.
Korzystne mogą okazać się masaże wykonane przez profesjonalistę lub leczenie manualne wykonane przez chiropraktyka. W ostatnim czasie popularność zyskuje także wibroterapia, masaż za pomocą masażera wibrującego do wykonania nawet w warunkach domowych.
W celu uśmierzenia bólu polecane są ciepłe kompresy, które rozluźniają napięte mięśnie przykręgosłupowe. Zimne okłady polecane są szczególnie wtedy, gdy ból powstał w mechanizmie urazu.
Jak postępować przy bólu przewlekłym?
W przypadku przewlekłego bólu pacjentom bardzo często towarzyszą lęk, niepokój, rozdrażnienie, a u 40-50% depresja. Jest to samonapędzające się koło, gdyż ból sprzyja negatywnym emocjom, a pesymistyczne podejście utrudnia opanowanie i kontrolę bólu.
Z tego powodu bardzo istotne jest wdrożenie odpowiedniej terapii poznawczo-behawioralnej u pacjentów, którzy prezentują objawy natury psychologicznej.
W terapii bólu przewlekłego udowodniono także skuteczność akupunktury oraz zabiegów powierzchniowej stymulacji elektrycznej nerwów (TENS).
Ból pleców - leczenie przeciwbólowe
Leki z pierwszego szczebla drabiny analgetycznej
W przypadku ostrego bólu o niewielkim nasileniu podstawą terapii są leki z grupy niesteroidowych leków przeciwzapalnych stosowane przez krótki okres, max 2-4 tygodnie. Leki te można przyjmować doustnie, ale dostępne są także preparaty do użycia miejscowego w postaci maści i żelów.
Skuteczny może być ketoprofen (np. Ketonal Forte 100 mg p.o. 1-2 dziennie), deksketoprofen (np. Dexak 25 mg p.o. 3x dziennie), diklofenak (np. Olfen 50- 200 mg p.o. w 2-3 dawkach podzielonych), aceklofenak (np. Biofenac 100 mg p.o. 2x dziennie), naproksen (np. Anapran 250- 500 mg p.o. 2x dziennie), a jako lek drugiego rzutu także nimesulid (np. Nimesil 100 mg p.o. 2x dziennie).
Podczas terapii lekami z grupy NLPZ istnieje ryzyko wystąpienia groźnych dla życia działań niepożądanych - zapalenie błony śluzowej żołądka, co objawia się niestrawnością, chorobą wrzodową żołądka i dwunastnicy, krwawieniem z przewodu pokarmowego lub perforacja.
W razie wystąpienia silnego bólu nadbrzusza, fusowatych wymiotów, smolistych stolców lub innych niepokojących objawów, należy jak najszybciej skonsultować się z lekarzem.
Jako alternatywę do NLPZ można zastosować paracetamol (maksymalnie 2500 mg dziennie). Lek ten jest mniej skuteczny, ale prezentuje mniej działań niepożądanych.
Leki z drugiego szczebla drabiny analgetycznej
Jeśli ból jest zbyt silny lub podstawowe leczenie przeciwbólowe nie jest skuteczne, należy zastosować leki z drugiego szczebla drabiny analgetycznej - słabe leki opioidowe w małych dawkach.
Najczęściej stosuje się połączenie w jednym preparacie paracetamolu i tramadolu (np. Doreta, Poltram Combo, gdzie nie należy przekraczać dziennie 300 mg chlorowodorku tramadolu i 2600 mg paracetamolu) lub deksketoprofenu i tramadolu (np. Skudexa, gdzie nie należy przekraczać dziennie 225 mg tramadolu i 75 mg deksketoprofenu).
Leki te należy stosować maksymalnie 5 dni, w najmniejszych skutecznych dawkach. Należy być ostrożnym, gdyż opioidy mają charakter uzależniający.
Przedawkowanie objawia się w postaci zmniejszenia częstości pracy serca, oddechu, sinicy, szpilkowatych źrenic. Może prowadzić zgonu wskutek depresji oddechowej. Specyficzną odtrutką na leki z grupy opioidów jest nalokson.
Ból pleców - leki rozluźniające mięśnie
Mydocalm - lek niewskazany w leczeniu bólu pleców
Jednym z leków miorelaksacyjnych o działaniu ośrodkowym jest tolperyzon (Mydocalm). Hamuje on czynność odruchową i drogi zstępujące rdzenia kręgowego oraz zmniejsza pobudliwość elektryczną neuronów ruchowych i czuciowych.
Od lat 60. lek ten był zarejestrowany w różnych krajach do leczenia spastyczności o zróżnicowanej etiologii, jednak w 2012r. Europejska Agencja Leków (EMA) dokonała rewizji wskazań i ocenę profilu bezpieczeństwa preparatu.
Według najnowszych wytycznych Mydocalm można stosować wyłącznie w postaci doustnej, w stanach spastycznych poudarowych u pacjentów dorosłych. Według Agencji tylko w przypadku terapii spastyczności spowodowanej chorobami neurologicznymi, przed wprowadzeniem leku na rynek przeprowadzono badania kliniczne o dopuszczalnej jakości.
Ponadto ze względu na wyższą niż ocenianą w badaniach częstotliwość reakcji nadwrażliwości uznano, że tylko w tym jednym wskazaniu ewentualne korzyści ze stosowania leku przewyższają ryzyko.
Nie jest więc zgodne ze sztuką lekarską przepisywanie leku Mydocalm w leczeniu bólów pleców o etiologii innej niż nasilenie napięcia mięśniowego z powodu organicznych uszkodzeń mózgu po udarze.
Inne sposoby leczenia bólu pleców
Blokada sterydowa
Przy ostrym napadzie bólu dyskopatycznego doraźnym środkiem przynoszącym ulgę może być podoponowa iniekcja deksametazonu i lidokainy (tzw. blokada).
Mimo iż efekt pojawia się bardzo szybko, nie jest to rozwiązanie preferowane, ponieważ sterydy powodują szereg działań niepożądanych m.in. osłabienie tkanki łącznej więzadeł, infekcje, reakcje alergiczne. Ponadto zabieg należy ponawiać i w konsekwencji może to doprowadzić do pogorszenia się dotychczasowych dolegliwości, a nawet pojawienia się nowych.
Leki z grupy koanalgetyków
Przy przewlekłym bólu neuropatycznym (spowodowanym uszkodzeniem lub uciskiem włókien nerwowych) korzystne może okazać się stosowanie leków przeciwdrgawkowych np. gabapentyna (Gabapentin TEVA) lub przeciwdepresyjnych, zwłaszcza z grupy trójcyklicznych leków przeciwdepresyjnych np. amitryptylina (Amitriptylinum).
Leczenie operacyjne
W ostateczności, w przypadku ryzyka stałej utraty funkcji neurologicznej, z powodu ucisku na struktury nerwowe, konieczne może być przeprowadzenie operacji.
W zależności od wskazań możliwe jest operacyjne stabilizowanie uszkodzonych kręgów, korekcja zmian zwyrodnieniowych, usunięcie przepukliny krążka międzykręgowego, resekcja przerzutu nowotworowego.
Są to jednak sytuacje bardzo rzadkie, a podstawą leczenia w przeważającej większości jest kinezyterapia i objawowe postępowanie przy zaostrzeniu dolegliwości.