- Spis treści
- Ból kręgosłupa - rodzaje
- Ból kręgosłupa - przyczyny
- Ból kręgosłupa - objawy
- Ból kręgosłupa - leczenie
- Jak złagodzić ból kręgosłupa lędźwiowego? Profilaktyka
- Choroby ginekologiczne a ból kręgosłupa
- Ból głowy od kręgosłupa
- Ból nóg od kręgosłupa
- FAQ Ból kręgosłupa
- Bibliografia

Przewlekły ból pleców jest jednym z najczęstszych powodów wizyt u lekarza oraz częstą przyczyną niezdolności do pracy i niepełnosprawności wśród osób dorosłych. Dolegliwości mogą dotyczyć każdego odcinka kręgosłupa i być spowodowane różnymi problemami zdrowotnymi, takimi jak urazy, wady postawy, stany zapalne, a także kamica nerkowa, osteoporoza lub infekcje.
Obecnie istnieje wiele metod łagodzenia bólu kręgosłupa, jednak kluczową rolę odgrywa profilaktyka. Obejmuje ona utrzymywanie prawidłowej postawy ciała, regularną aktywność fizyczną oraz dbanie o ergonomię pracy. W leczeniu bólu kręgosłupa stosuje się fizjoterapię oraz różne leki: przeciwbólowe, przeciwzapalne, miorelaksacyjne (rozluźniające mięśnie) i przeciwdepresyjne.
Ból kręgosłupa - rodzaje
Bóle kręgosłupa mogą mieć zarówno charakter ostry, jak i przewlekły. Ostry ból pleców pojawia się nagle, przypomina kłucie i może promieniować do nogi. Zwykle jest wynikiem urazu, upadku czy podnoszenia ciężkich przedmiotów i utrzymuje się do kilku tygodni.
Przewlekły ból ma charakter tępy i stały. Jest często związany ze zmianami zwyrodnieniowymi, które pojawiają się z wiekiem.
Co więcej, dolegliwości bólowe mogą dotyczyć każdego odcinka kręgosłupa - szyjnego, piersiowego, lędźwiowego, kości krzyżowej oraz kości guzicznej. W niektórych przypadkach ból jest ograniczony do jednego odcinka, co może sugerować wystąpienie specyficznych chorób charakterystycznych dla danego obszaru.
Ból pleców może być spowodowany schorzeniami dotyczącymi kości (m.in. kręgów, żeber, miednicy), a także mięśni przykręgosłupowych, krążków międzykręgowych (tzw. dysków), stawów i uszkodzeniami nerwów. Dolegliwości te mogą również wynikać z chorób narządów pozornie niezwiązanych z kręgosłupem, takich jak nerki, jajniki czy trzustka.
Ból kręgosłupa lędźwiowego
Bóle kręgosłupa lędźwiowego zlokalizowane są w dolnej części pleców i niemal każdy przynajmniej raz w życiu ich doświadczył. Zwykle są one wynikiem naciągnięcia mięśni lub ścięgien w obrębie pleców. Mogą również być objawem zapalenia stawów, wad budowy kręgosłupa czy wysunięcia dysku. W niektórych przypadkach ból tej okolicy może być bardzo silny i utrudniać codzienne funkcjonowanie.
Czynniki zwiększające ryzyko wystąpienia bólu lędźwi obejmują m.in. starszy wiek, nadwagę lub otyłość, słabe mięśnie brzucha, niezdrowy styl życia (palenie papierosów, nadużywanie alkoholu, brak regularnej aktywności fizycznej), a także pracę fizyczną wymagającą podnoszenia ciężarów.
Ostry ból kręgosłupa lędźwiowego - nie mogę wstać
Ostry ból kręgosłupa lędźwiowego połączony z niemożnością poruszania się może świadczyć o wypadnięciu dysku, czyli wystąpieniu przepukliny krążka międzykręgowego . Taki ból często promieniuje do nóg, i może towarzyszyć mu uczucie mrowienia, drętwienia, a także zaburzenia mobilności.
Nagły ból odcinka lędźwiowego, nazywany lumbago, może pojawić się na skutek nadwerężenia kręgosłupa podczas podnoszenia ciężkich przedmiotów, urazowego złamania kręgów, przepukliny krążka międzykręgowego, ucisku różnych struktur na nerwy, a także schorzeń narządów rozrodczych i nerek. Silny i ostry ból w odcinku lędźwiowym jest wskazaniem do pilnej konsultacji z lekarzem.
Ból kręgosłupa piersiowego
Dolegliwości bólowe w odcinku piersiowym kręgosłupa mogą sugerować:
uszkodzenie mięśni, np. w wyniku wypadku, naciągnięcia podczas uprawiania sportu lub przenoszenia ciężkich przedmiotów;
choroby stawów lub kości, takie jak zapalenia, skolioza, uszkodzenia kręgów, wysunięcie dysku, czy zesztywniające zapalenie stawów kręgosłupa (choroba na zaawansowanym etapie);
rzadko nowotwory okolic kręgosłupa, gdzie objawy obejmują ból niepowiązany z niedawnym urazem, nasilający się w nocy lub nad ranem, oraz towarzyszące uczucie mrowienia lub drętwienia;
zatorowość płucną, zespół bólu mięśniowo-powięziowego, czy fibromialgię.
Co więcej, ból w okolicy piersiowej może być spowodowany siedzącym trybem życia, wadami postawy, zbyt dużym rozmiarem biustu, a także stanami zapalnymi płuc.
Ból kręgosłupa szyjnego
Przyczyny bólu pleców w odcinku szyjnym kręgosłupa mogą obejmować zmiany zwyrodnieniowe związane z wiekiem, nadwerężenie mięśni karku (np. podczas długotrwałego patrzenia w ekran monitora lub wskutek nieprawidłowej postawy ciała), wypadki samochodowe, obecność guzów lub torbieli, zapalenie opon mózgowo-rdzeniowych, a także reumatoidalne zapalenie stawów.
Ból w okolicy szyi jest dość powszechny, zwłaszcza u osób starszych oraz kobiet, dotyka nawet 10-20% osób dorosłych.
Ból kręgosłupa na dole
Ból krzyża może być spowodowany podobnymi schorzeniami jak w przypadku innych odcinków kręgosłupa, takimi jak przeciążenie, wypadnięcie dysku, wady postawy, zmiany zwyrodnieniowe zmiany zapalne (zesztywniające zapalenie stawów kręgosłupa) czy złamania.
Szczególną przyczyną bólu dolnej części pleców jest zapalenie stawów krzyżowo-biodrowych. W takich przypadkach dolegliwości bólowe są silne i zlokalizowane zwykle w dolnej części kręgosłupa lub w okolicy pośladków. Nasilenie objawów często zmniejsza się podczas ruchu. Do wystąpienia zapalenia stawów krzyżowo-biodrowych predysponuje ciąża i przebycie porodu.
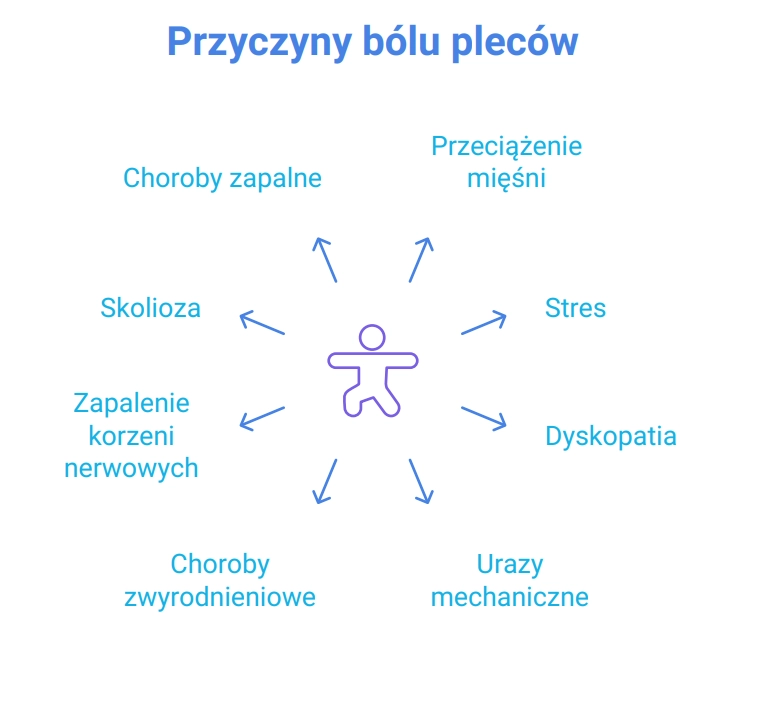
Ból kręgosłupa - przyczyny
Ból pleców może być spowodowany chorobami kręgów, takimi jak stany zapalne, urazy, uszkodzenia nerwów, wysunięcie dysku, złamania kompresyjne czy wady postawy. Jednak ból może być również objawem schorzeń niezwiązanych bezpośrednio z układem kostnym - m.in. kamicy nerkowej, zakażeń nerek, endometriozy czy fibromialgii.
Przyczyny bólu kręgosłupa to przede wszystkim:
zesztywniające zapalenie stawów kręgosłupa;
urazy kręgosłupa, przeciążenie mięśni lub więzadeł, np. wskutek podnoszenia ciężkich przedmiotów;
wysunięcie lub zniekształcenie krążków międzykręgowych (tzw. dysków);
osteoporoza i złamania kompresyjne kręgów;
zwężenie kanału kręgowego;
skolioza lub wady postawy;
rzadziej: zakażenia układu moczowego, kamica nerkowa, endometrioza, nowotwory, zakażenia kręgów, ostre zapalenie trzustki, ciąża.
Ból kręgosłupa - objawy
Ból kręgosłupa może być zlokalizowany w jednym konkretnym miejscu lub mieć charakter rozlany, obejmując pośladki, kończyny dolne czy brzuch. Nasilenie bólu może wahać się od niewielkiego do bardzo silnego.
Często dolegliwości nasilają się w trakcie podnoszenia przedmiotów lub pochylania się, natomiast ustępują wraz z odpoczynkiem lub przyjęciem pozycji siedzącej.
Objawy bólu kręgosłupa, które są wskazaniem do kontaktu z lekarzem:
dolegliwości bólowe trwające ponad kilka tygodni, które nie ustępują pomimo odpoczynku i przyjmowania leków przeciwbólowych dostępnych bez recepty;
ból promieniujący do nóg, szczególnie poniżej kolan;
odczuwalne osłabienie kończyn dolnych, zaburzenia czucia, drętwienie, mrowienie;
niezamierzona utrata masy ciała;
zaburzenia oddawania moczu lub stolca;
wysoka gorączka.
Ból w klatce piersiowej od kręgosłupa - objawy
Schorzenia obejmujące odcinek piersiowy kręgosłupa mogą powodować objawy w obrębie klatki piersiowej, takie jak bolesność podczas oddychania, ból przebiegający wzdłuż żeber, zwiększone napięcie mięśniowe, uczucie usztywnienia oraz utrudnione pochylanie i zginanie tułowia.
Ból kręgosłupa - leczenie
Kiedy pojawia się ból pleców, warto najpierw spróbować delikatnych ćwiczeń rozluźniających i rozciągających tę okolicę. Można także zastosować leki przeciwbólowe dostępne bez recepty, takie jak ibuprofen. W przypadku bólu i obrzęku pomocne są zimne okłady, natomiast ciepłe okłady mogą złagodzić sztywność stawów i skurcze mięśniowe.
Leczenie bólu pleców obejmuje przede wszystkim stosowanie leków, masaże oraz fizjoterapię, a w szczególnych przypadkach psychoterapię, zastrzyki ze sterydami, stymulację nerwów oraz zabiegi chirurgiczne. Ból zazwyczaj ustępuje w ciągu miesiąca, jednak u niektórych pacjentów dolegliwości trwają znacznie dłużej i stają się przewlekłe.
Tabletki na ból kręgosłupa
W leczeniu bólu kręgosłupa stosuje się różne rodzaje leków:
tabletki przeciwbólowe: niesteroidowe leki przeciwzapalne (np. ibuprofen, naproksen), paracetamol, metamizol (Pyralgina);
przeciwbólowe preparaty miejscowe: maści, kremy, żele lub plastry, które często zawierają ibuprofen lub lidokainę;
środki rozluźniające mięśnie pleców: np. tyzanidyna, baklofen;
opioidy, takie jak oksykodon, stosowane wyłącznie przez krótki czas i pod nadzorem lekarza;
preparaty przeciwdepresyjne, np. duloksetyna, amitryptylina.
Doreta na ból kręgosłupa
Wśród leków przeciwbólowych stosowanych w leczeniu bólu pleców znajduje się Doreta, dostępna wyłącznie na receptę, w tym także na e-receptę. Jest to preparat łączący paracetamol z tramadolem , który należy do grupy opioidów. Doreta jest wskazana do stosowania w przypadku bólu o nasileniu od umiarkowanego do dużego, kiedy słabsze środki przeciwbólowe okazują się nieskuteczne.
Ze względu na silne działanie przeciwbólowe i zawartość tramadolu, który ma potencjał uzależniający, Doreta powinna być stosowana wyłącznie pod nadzorem lekarza. Leku tego nie należy przyjmować długotrwale.
Dicloduo na ból kręgosłupa
Innym preparatem wykorzystywanym w leczeniu bólu kręgosłupa jest Dicloduo, który jest dostępny na receptę, także na e-receptę. Zawiera diklofenak, substancję wykazującą działanie przeciwbólowe, przeciwzapalne i przeciwgorączkowe.
Dicloduo jest stosowane w leczeniu różnych schorzeń, takich jak zwyrodnienie stawów, reumatoidalne zapalenie stawów (RZS), uszkodzenia pourazowe, a także w okresie pooperacyjnym oraz w przypadku bolesnego miesiączkowania.
Ból kręgosłupa lędźwiowego promieniujący do nóg - leczenie
Ból w odcinku lędźwiowym kręgosłupa, który promieniuje do nóg, może sugerować wystąpienie rwy kulszowej. W leczeniu tego schorzenia stosuje się zarówno leki przeciwbólowe, jak i rozluźniające mięśnie, a także fizjoterapię. Ulgę w dolegliwościach może przynieść leżenie na plecach z nogami zgiętymi w biodrach i kolanach, co pomaga odciążyć kręgosłup i zmniejszyć nacisk na nerwy.
Ćwiczenia na ból kręgosłupa
Fizjoterapia jest kluczowym elementem leczenia bólu kręgosłupa, obejmującym ćwiczenia zwiększające mobilność stawów, wzmacniające mięśnie pleców i brzucha oraz poprawiające postawę ciała. Regularne, odpowiednio dobrane ćwiczenia mogą pomóc w łagodzeniu bólu i zapobieganiu jego nawrotom.
Niewskazane w trakcie bólu pleców jest długotrwałe leżenie w łóżku, jednak pacjent powinien unikać ruchów nasilających dolegliwości. W przypadku bólu kręgosłupa konsultacja z lekarzem lub fizjoterapeutą jest ważna, aby dobrać odpowiednie ćwiczenia fizyczne do indywidualnych potrzeb pacjenta.
Co więcej, w leczeniu bólu kręgosłupa mogą być stosowane masaże lecznicze okolicy kręgów i mięśni, przezskórna elektryczna stymulacja nerwów (TENS), akupunktura, a także techniki relaksacyjne. Te metody wspomagają leczenie, pomagając zmniejszyć napięcie mięśniowe, poprawić krążenie i złagodzić ból.
Ćwiczenie na ból kręgosłupa lędźwiowego
W schorzeniach odcinka lędźwiowego kręgosłupa ulgę mogą przynosić ćwiczenia polegające na leżeniu na plecach z nogami zgiętymi w kolanach i biodrach. Przykładem jest przyciąganie kolan do klatki piersiowej, przekładanie złączonych kolan na boki, unoszenie pośladków.
Korzystne mogą okazać się również elementy jogi, takie jak pozycja kota i krowy, polegające na naprzemiennym prostowaniu oraz zaokrąglaniu pleców.
W przypadku bólu kręgosłupa lędźwiowego również odpowiednia pozycja do spania może znacząco wpłynąć na złagodzenie dolegliwości. Często zaleca się leżenie na plecach z poduszką wsuniętą pod kolana, co pomaga zmniejszyć napięcie nerwów w dolnej części kręgosłupa.
Alternatywnie, można spać na boku z poduszką umieszczoną między kolanami. Ta pozycja pomaga utrzymać kręgosłup w neutralnej pozycji, zmniejszając nacisk na biodra i dolną część pleców. Dobrze dobrana pozycja do spania może przynieść ulgę i wspierać proces regeneracji kręgosłupa lędźwiowego.
Jak złagodzić ból kręgosłupa lędźwiowego? Profilaktyka
Głównym czynnikiem ryzyka bólu kręgosłupa w odcinku lędźwiowym jest siedzący tryb życia, dlatego warto jak najwcześniej zadbać o profilaktykę, aby uniknąć rozwoju schorzeń tej okolicy. Ćwiczenia aerobowe, takie jak spacery, jazda na rowerze czy pływanie są korzystne dla zdrowia kręgosłupa. Ważne jest jednak, aby te aktywności były wykonywane regularnie.
Innymi czynnikami ryzyka bólu kręgosłupa lędźwiowego są:
wiek - problemy z kręgosłupem mogą pojawić się już w 3-4. dekadzie życia, a ich częstość wzrasta wraz z wiekiem;
brak aktywności fizycznej oraz osłabione mięśnie pleców i brzucha;
nadwaga i otyłość;
choroby, takie jak zapalenie stawów lub nowotwory;
niepoprawna technika podnoszenia ciężkich przedmiotów, co może prowadzić do nadmiernego obciążania pleców;
zaburzenia depresyjne , lękowe, a także nadmierny stres;
palenie papierosów.
Ból kręgosłupa lędźwiowego - co pomaga?
Aby wspomóc funkcjonowanie odcinka lędźwiowego kręgosłupa, warto regularnie wykonywać ćwiczenia wzmacniające mięśnie pleców oraz brzucha, dzięki czemu poprawia się postawa ciała i zapewnione jest wsparcie dla kręgosłupa. Codzienna aktywność fizyczna pomaga również utrzymać prawidłową masę ciała, co zapobiega nadmiernemu obciążaniu kręgosłupa lędźwiowego.
W celu zapobiegania upadkom i urazom warto wykonywać ćwiczenia poprawiające balans ciała. Do takich aktywności zalicza się m.in. jogę oraz treningi siłowe z niewielkim obciążeniem.
Regularne wykonywanie takich ćwiczeń pomaga w rozluźnieniu i wzmocnieniu mięśni dolnej części pleców, poprawia elastyczność oraz zmniejsza napięcie mięśni, co jest kluczowe w zapobieganiu i łagodzeniu bólu lędźwiowego. Każde ćwiczenie powinno być poprzedzone odpowiednią rozgrzewką, aby przygotować mięśnie i stawy do aktywności fizycznej oraz zminimalizować ryzyko kontuzji.
Dla osób pracujących przy biurkach i komputerach szczególnie ważna jest ergonomia miejsca pracy. Należy zadbać o krzesło z odpowiednim podparciem w okolicy lędźwi oraz podłokietnikami, co pomaga w utrzymaniu prawidłowej postawy. Regularne przerwy na rozciąganie i krótkie spacery również mogą być pomocne w redukcji napięcia mięśniowego oraz poprawie krążenia krwi.
Jak spać, gdy boli kręgosłup piersiowy?
Szukając komfortowej pozycji do spania w przypadku bólu w odcinku piersiowym kręgosłupa, warto wypróbować leżenie na plecach z poduszką wsuniętą pod kolanami. Taka pozycja pomaga utrzymać naturalne krzywizny kręgosłupa. Kluczowe znaczenie ma również odpowiednio dobrana poduszka pod głowę - nie powinna być ani zbyt wysoka, ani za niska.
Osoby, które preferują spanie na boku, powinny spróbować delikatnie zgiąć nogi i wsunąć poduszkę między kolana. Ważne jest również, aby unikać wkładania rąk pod głowę, co może prowadzić do niewłaściwego ułożenia kręgosłupa szyjnego i zwiększać ryzyko bólu karku oraz ramion.
Choroby ginekologiczne a ból kręgosłupa
Niektóre choroby narządów rozrodczych mogą przebiegać z bólem kręgosłupa. Zaliczamy do nich endometriozę, choroby przenoszone drogą płciową, takie jak kiła czy rzeżączka, zapalenie narządów miednicy mniejszej (PID), a także mięśniaki macicy.
Ciąża może predysponować do bólu pleców. W czasie ciąży dochodzi do wielu zmian fizjologicznych, m.in. przesunięcia środka ciężkości ciała, co nadmiernie obciąża kręgosłup, zwiększenia masy ciała oraz uwalniania hormonów, które prowadzą do rozluźnienia więzadeł w obrębie miednicy i okolicy lędźwiowej.
Zobacz także: Problemy ginekologiczne a ból pleców - jak wyleczyć ból?
Ból głowy od kręgosłupa
Bóle pleców i głowy mogą mieć podobne przyczyny, takie jak nieprawidłowa postawa ciała, brak regularnej aktywności fizycznej, a także nadmierny stres. Co więcej, ból niższych partii kręgosłupa może promieniować do odcinka szyjnego, co czasami objawia się bólami głowy. W przypadku nieznanej przyczyny bólów głowy warto zwrócić uwagę na stan kręgosłupa.
Bóle pleców i głowy często mają podobne przyczyny. Niewłaściwa postawa ciała, zwłaszcza długotrwałe garbienie się, może prowadzić zarówno do bólu kręgosłupa, jak i bólu głowy. Brak regularnej aktywności fizycznej osłabia mięśnie stabilizujące kręgosłup i powoduje nadmierne napięcie mięśniowe, co również może przyczynić się do bólu w tych obszarach.
Dodatkowo, nadmierny stres jest kolejnym czynnikiem, który może wywoływać ból pleców i głowy. Stres prowadzi do napięcia mięśniowego, szczególnie w okolicach karku i ramion, co może powodować bóle głowy typu napięciowego oraz dyskomfort w odcinku szyjnym i lędźwiowym kręgosłupa.
Warto również zauważyć, że ból w niższych partiach kręgosłupa, szczególnie w odcinku lędźwiowym, może promieniować do wyższych części kręgosłupa, w tym odcinka szyjnego, co może skutkować bólami głowy. Dlatego też, w przypadku nawracających bólów głowy o niejasnej etiologii, warto zwrócić uwagę na stan kręgosłupa oraz jego ewentualne dysfunkcje.
Zobacz także: Ból głowy - przyczyny, objawy, leczenie. Jak walczyć z bólem głowy?
Ból nóg od kręgosłupa
Ból w obrębie kręgosłupa może czasami przybierać charakter rozlany i promieniować do innych części ciała, takich jak pośladki, brzuch, czy kończyny dolne. Jedną z częstszych przyczyn bólu promieniującego do nóg jest rwa kulszowa, która najczęściej wynika z ucisku krążka międzykręgowego na korzenie nerwowe, co powoduje ból promieniujący wzdłuż ścieżki nerwu kulszowego.
W przypadku rwy kulszowej ból często rozprzestrzenia się od dolnej części pleców przez pośladki, udo, aż do łydki czy nawet stopy. Towarzyszą mu zaburzenia czucia, uczucie mrowienia, drętwienia, a także osłabienie siły mięśniowej w kończynie dolnej, co może utrudniać codzienne funkcjonowanie.
Leczenie bólu kręgosłupa spowodowanego rwą kulszową polega przede wszystkim na odpowiednio prowadzonej rehabilitacji oraz stosowaniu leków przeciwbólowych, przeciwzapalnych, a w niektórych przypadkach rozluźniających mięśnie.
FAQ Ból kręgosłupa
W niektórych przypadkach bólu kręgosłupa, takich jak rwa kulszowa, lekarz może zalecić wykonanie zastrzyku steroidowego. Zastrzyk ten ma działanie przeciwzapalne i przeciwbólowe, co może pomóc w redukcji obrzęku i ucisku na nerwy. Zabieg polega na podaniu leku, najczęściej deksametazonu, w okolice rdzenia kręgowego, w miejscu, gdzie występuje stan zapalny lub ucisk na korzenie nerwowe.
Materac powinien wspierać naturalne krzywizny kręgosłupa, zapewniając odpowiednią stabilizację i komfort podczas snu. Zbyt miękki materac powoduje, że ciało zapada się, co może prowadzić do pogorszenia bólu. Z kolei zbyt twardy materac może wywoływać duży nacisk na punkty styku ciała z materacem, co może powodować dyskomfort i napięcie mięśniowe.
Odcinek szyjny kręgosłupa utrzymuje głowę w odpowiedniej pozycji oraz umożliwia jej ruchy. Kręgosłup piersiowy buduje klatkę piersiową i pełni funkcję ochronną ważnych narządów, takich jak płuca czy serce. Odcinek lędźwiowy zapewnia stabilność i wspiera pozycję ciała.
Kość krzyżowa łączy górną część ciała z miednicą i kończynami dolnymi, natomiast kość ogonowa stanowi miejsce przyczepu więzadeł oraz mięśni okolicy obręczy biodrowej.
W pierwszej kolejności, w przypadku bólu kręgosłupa, warto zgłosić się do lekarza rodzinnego, który oceni sytuację i zadecyduje, czy konieczna jest konsultacja u specjalisty. Bólem pleców zajmuje się wielu specjalistów, jednak najczęściej pacjenci ze schorzeniami kręgosłupa kierowani są do neurologów.
W przypadku budzenia się z bólem kręgosłupa warto spróbować odnaleźć przyczynę, która może leżeć w nieprawidłowej pozycji podczas snu, źle dobranym materacu lub poduszce. W wielu sytuacjach ulgę mogą przynieść delikatne ćwiczenia rozciągające, wykonywane w łóżku jeszcze przed wstaniem.
Rekonwalescencja po operacjach kręgosłupa zazwyczaj trwa około 4-6 tygodni. Współczesne techniki małoinwazyjne, coraz częściej stosowane w tego typu zabiegach, umożliwiają pacjentowi powrót do domu już po 1-2 dniach od operacji.
W przypadku bólu odcinka lędźwiowego kręgosłupa korzyści mogą przynieść ćwiczenia wykonywane leżąc na plecach, takie jak przyciąganie kolan do klatki piersiowej, przekładanie złączonych i zgiętych kolan na boki oraz unoszenie miednicy. Pomocne bywają również delikatne ćwiczenia rozciągające kręgosłup oraz praktykowanie jogi.
Kluczową rolę w łagodzeniu bólu głowy promieniującego od kręgosłupa odgrywa dbanie o prawidłową postawę ciała oraz ergonomię pracy przy biurku. Co więcej, warto wykonywać ćwiczenia rozluźniające i wzmacniające okolice karku, które pozwolą zmniejszyć napięcie mięśniowe w tym obszarze.
Okres powrotu do pełnej sprawności po stabilizacji kręgosłupa wynosi zazwyczaj około 8-12 tygodni. Ból pooperacyjny zwykle ustępuje po kilku dniach lub tygodniach, jednak czas rekonwalescencji może się różnić w zależności od indywidualnych czynników, takich jak zakres zabiegu, wiek pacjenta, jego stan zdrowia oraz przestrzeganie zaleceń lekarskich.
Przy bólu kręgosłupa korzystną pozycją do spania jest leżenie na plecach z poduszką wsuniętą pod kolana. Taka pozycja pomaga utrzymać naturalne krzywizny kręgosłupa i zmniejsza napięcie w dolnej części pleców. Dla osób, które preferują spanie na boku, zaleca się delikatne zgięcie nóg w biodrach i kolanach oraz wsunięcie poduszki między kolana.
W przypadku bólu kręgosłupa można stosować leki przeciwzapalne i przeciwbólowe dostępne bez recepty, takie jak ibuprofen czy naproksen. Te leki są również dostępne w postaci żeli oraz maści, które można nakładać bezpośrednio na bolesne miejsca.
Jeśli ból jest bardziej intensywny lub przewlekły, lekarz może przepisać pacjentowi silniejsze leki przeciwbólowe, środki rozluźniające mięśnie, preparaty przeciwdepresyjne lub zastrzyki sterydowe.
W ciąży nie należy przyjmować żadnych leków bez wcześniejszej konsultacji z lekarzem, dlatego w przypadku bólu kręgosłupa zaleca się najpierw wypróbowanie delikatnych ćwiczeń rozciągających i rozluźniających bolącą okolicę. Dodatkowo korzystne mogą okazać się ciepłe lub zimne okłady, które można stosować na bolące miejsca, aby złagodzić ból i zmniejszyć napięcie mięśniowe.
Jednymi z najczęściej stosowanych w bólu kręgosłupa sterydów są prednizon, metyloprednizolon i deksametazon, które są dostępne w postaci tabletek. Deksametazon stosuje się również w formie zastrzyku, szczególnie w przypadku silnego bólu, gdy wymagane jest szybkie i intensywne działanie przeciwzapalne.
Ból kręgosłupa może przyjmować charakter rozlany i promieniować m.in. w okolicę pośladków, wzdłuż nogi aż do stóp, a także do brzucha. Schorzenia w konkretnej okolicy kręgosłupa, takie jak dyskopatia, przepuklina krążka międzykręgowego czy choroby zwyrodnieniowe, mogą powodować ból promieniujący do innych odcinków kręgosłupa lub odległych obszarów ciała.
Ból nerek zwykle lokalizuje się wyżej niż często spotykany ból w odcinku lędźwiowym kręgosłupa. Najczęściej występuje po bokach kręgosłupa i jest odczuwany głębiej, jakby pod żebrami. Problemom z nerkami często towarzyszą objawy takie jak gorączka, nudności, wymioty, a także zaburzenia oddawania moczu, zmiana jego wyglądu oraz pieczenie przy oddawaniu moczu.