- Spis treści
- Otyłość - podsumowanie
- Jakie BMI to otyłość?
- Otyłość - objawy
- Jakie badania na otyłość?
- Leki na otyłość
- Zioła na otyłość
- Operacja na otyłość
- Wysiłek fizyczny a otyłość
- Otyłość ICD - 10
- Otyłość w Polsce
- Otyłość brzuszna - jak się pozbyć? Poradnik 2024
- Otyłość brzuszna alkoholowa
- Otyłość brzuszna u szczupłej osoby
- Otyłość brzuszna - zdjęcia
- Jakie są rodzaje otyłości?
- Otyłość hormonalna
- Tarczyca a otyłość
- Cukrzyca a otyłość
- Kortyzol a otyłość brzuszna
- Hormony powodujące otyłość
- Ćwiczenia na otyłość brzuszną
- Otyłość a basen
- Joga a otyłość
- Otyłość brzuszna u kobiet
- Otyłość brzuszna u kobiet po 50
- Otyłość a ciąża
- Brak okresu a otyłość
- Otyłość brzuszna u mężczyzn
- Otyłość u dzieci i nastolatków
- Anemia a otyłość
- Astma a otyłość
- Wodobrzusze a otyłość
- Chrapanie a otyłość
- Witamina D a otyłość brzuszna
- Otyłość szyjna
- Cholesterol a otyłość
- Otyłość a ból kolan
- Otyłość brzuszna i choroby serca
- Mikrobiom a otyłość
- Otyłość a refluks
- Otyłość a rak
- Udar mózgu a otyłość
- FAQ Otyłość
- Bibliografia
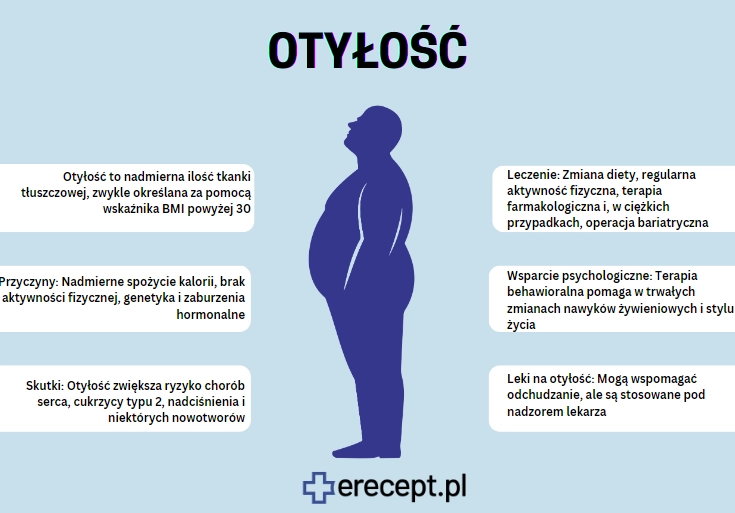
Otyłość to jedno z najpoważniejszych wyzwań zdrowotnych w aktualnych czasach. Na rozwój choroby ma wpływ wiele czynników takich jak styl życia, niewłaściwa dieta, predyspozycje genetyczne, współwystępowanie innych schorzeń, chorób metabolicznych, przyjmowanie niektórych grup leków czy czynniki psychologiczne.
Nadmierna ilość kilogramów może nieść za sobą poważne konsekwencje zdrowotne, prowadząc do wystąpienia objawów, które znacząco obniżają jakość życia. Proces leczenia otyłości powinien być dobrany indywidualnie do potrzeb pacjenta i obejmować odpowiednią dietę, aktywność fizyczną, w niektórych sytuacjach także leczenie farmakologiczne oraz chirurgiczne.

Otyłość - podsumowanie
Otyłość to choroba, która dotyka coraz większa grupę na całym świecie. Aby zdiagnozować otyłość powszechnie używa się: wskaźnik BMI (Body Mass Index) , wskaźnik talia–biodra (WHR) oraz obwód talii.
Na rozwinięcie choroby ma wpływ wiele czynników, zarówno modyfikowalnych (np. styl życia), jak i niemodyfikowalnych (predyspozycje genetyczne).
Podstawą leczenia otyłości jest modyfikacja stylu życia, uwzględniająca prawidłowe nawyki żywieniowe oraz aktywność fizyczną. Dużą rolę odgrywa również edukacja terapeutyczna i wsparcie psychologiczne. W niektórych sytuacjach zaleca się również leczenie farmakologiczne oraz chirurgiczne.
Do najczęściej przepisywanych leków na receptę, stosowanych w leczeniu otyłości, zalicza się: orlistat, liraglutyd, chlorowodorek bupropionu i chlorowodorek naltreksonu.
Jakie BMI to otyłość?
Wskaźnik BMI (Body Mass Index) to narzędzie, które określa stosunek masy ciała do wzrostu. O otyłości I stopnia mówimy, jeśli wartość BMI wynosi 30,0–34,9 i 35,0–39,9 w przypadku otyłości II stopnia oraz ≥40 dla otyłości III stopnia.
Otyłość - objawy
Najbardziej widocznym objawem otyłości jest nadmierna ilość tkanki tłuszczowej. O otyłości możemy mówić, gdy wartość wskaźnika masy ciała BMI przekracza 30 kg/m2. Choć dla wielu osób jest to problem głównie natury estetycznej, nadmierna ilość kilogramów sprzyja rozwojowi innych schorzeń, co może manifestować się różnymi objawami, takimi jak m.in.:
ból stawów, zwyrodnienie stawów;
trudność w codziennym funkcjonowaniu, np. wejście po schodach;
zaburzenia hormonalne, zaburzenia cyklu miesiączkowego u kobiet;
problemy z oddychaniem, bezdech senny;
zaburzenia psychiatryczne, np. depresja, zaburzenia lękowe.
Jakie badania na otyłość?
Badania laboratoryjne stanowią bardzo istotną część diagnostyki pacjenta i powinny być zawsze wykonywane na początku oceny klinicznej pacjenta chorego na otyłość. Do podstawowych badań, które należy wykonać zalicza się:
oznaczenie stężenia glukozy w osoczu na czczo;
lipidogram (stężenie cholesterolu całkowitego [TC], HDL-C i LDL-C oraz TG);
ocena czynności wątroby (AST, ALT, GGT), a w razie zwiększenia aktywności enzymów wątrobowych w surowicy dalsza diagnostyka wątroby (badanie USG, diagnostyka wirusologiczna, biopsja);
ocena czynności nerek (stężenie kreatyniny w surowicy z obliczeniem oszacowanej wielkości przesączania kłębuszkowego [eGFR] wg wzoru CKD-EPI);
ocena wskaźników stanu zapalnego (CRP, ferrytyna);
w razie objawów dny moczanowej – oznaczenie stężenie kwasu moczowego;
ocena czynności tarczycy (oznaczenie stężenia tyreotropiny [TSH] w surowicy);
oraz w razie wskazań klinicznych:diagnostyka kardiologiczna (próba wysiłkowa, badanie echokardiograficzne);
badanie polisomnograficzne w kierunku bezdechu sennego;
diagnostyka endokrynologiczna (zespół Cushinga, hipogonadyzm, choroby podwzgórza).
Otyłość jest czynnikiem predysponującym do rozwoju wielu schorzeń, dlatego ważne jest wykonanie odpowiednich badań, aby jak najszybciej wykryć pewne zaburzenia.
Leki na otyłość
Leczenie farmakologiczne może zostać wprowadzone w terapii otyłości w połączeniu z innymi metodami leczenia. Choć leki na otyłość nie stanowią jedynego możliwego rozwiązania w procesie odchudzania, mogą wspomóc pacjenta oraz umożliwić podejście do problemu z innej perspektywy.
Przed włączeniem któregokolwiek z preparatów należy spełnić oba następujące kryteria:
BMI ≥30 kg/m2
Brak istotnej redukcji masy ciała (≥5% redukcji w ciągu 3–6 miesięcy) mimo wprowadzenia diety oraz treningów
Dostępnych jest wiele leków o charakterystycznym dla siebie takim działaniu jak m.in. hamowanie wchłaniania tłuszczów w jelitach, zmniejszenie apetytu. Do przykładowych leków stosowanych w leczeniu otyłości zalicza się m.in. orlistat, liraglutyd, chlorowodorek bupropionu i chlorowodorek naltreksonu.
Leki na otyłość na receptę
Do leków na otyłość dostępnych na receptę można zaliczyć preparaty zawierające takie substancje jak:
orlistat (Xenical, Alli) - zmniejsza wchłanianie tłuszczu w jelitach;
fentermina/topiramat -zmniejsza apetyt;
dietylopropion - zmniejsza apetyt;
fendimetrazyna (Bontril, Melfiat) - zmniejsza apetyt;
bupropion-naltrekson (Contrave) - może zmniejszać łaknienie i ilość spożywanego jedzenia;
liraglutyd (Saxenda) - zmniejsza apetyt i spowalnia trawienie;
semaglutyd (Ozempic oraz Rybelsus), dulaglutyd: (Trulicit), liraglutyd (Saxenda, Victoza oraz Wegovy Flextouch) - hamuje apetyt;
lisdexamfetamina (Vyvanse) - pomaga w leczeniu objawów zaburzenia kompulsywnego objadania się;
kombinacja inhibitorów SGLT2 (np. dapagliflozyna, kanagliflozyna) i agonistów receptora GLP-1 (np. liraglutyd, semaglutyd).
W Polsce stosuje się głównie trzy leki: liraglutyd, orlistat i preparat złożony naltreksonu z bupropionem.
Zastrzyki na otyłość
Leki na otyłość w postaci zastrzyków często są wdrażane u pacjentów chorujących na otyłość. Grupą leków dostępnych w postaci iniekcji do wstrzykiwania są analogi GLP-1, a konkretnie liraglutyd, semaglutyd, dulaglutyd.
Zobacz też: Analogi GLP-1 - Leki inkretynowe, nowoczesne leczenie cukrzycy i otyłości
Nowy lek na otyłość
Najnowszym lekiem przeciwcukrzycowym, od niedawna dostępnym w Polsce jest Mounjaro, czyli tirzepatyd. Substancja czynna tirzepatyd jest podwójnym agonistą receptorów polipeptydu insulinotropowego zależnego od glukozy (GIP) oraz glukagonopodobnego peptydu-1 (GLP-1). Lek przyjmuje się podskórnie raz na tydzień.
Działanie leku umożliwia poprawę kontroli cukrzycy typu II oraz dzięki regulacji apetytu, zmniejszeniu uczucia głodu i przyspieszeniu uczucia sytości, korzystnie wpływa na leczenie otyłości.
Refundowane leki na otyłość
Na ten moment, żaden lek do leczenia otyłości nie jest refundowany w Polsce. Refundację można otrzymać na leki wykorzystywane w terapii cukrzycy typu 2 i jednocześnie jako wspomagające redukcję masy ciała, gdy spełni się odpowiednie kryteria.
Przykładowo, wskazaniem refundacyjnym leku Ozempic (semaglutyd) są: występowanie cukrzycy typu 2, u pacjentów leczonych co najmniej dwoma doustnymi lekami hipoglikemizującymi od co najmniej 6 miesięcy z HbA1c ≥ 7,5 %, z otyłością definiowaną jako BMI ≥30 kg/m2 oraz bardzo wysokim ryzykiem sercowo-naczyniowym.
Leki na otyłość bez recepty
W przypadku leków na otyłość dostępnych bez recepty na rynku obecne są preparaty wspomagające odchudzanie zawierające w swoim składzie m.in.:
błonnik, który nie wchłaniając się w przewodzie pokarmowym, pęcznieje w żołądku, wiąże tłuszcz oraz poprawia perystaltykę. Preparaty zawierające w swoim składzie błonnik to m.in. Colon C, Fibraxine;
młody jęczmień - oprócz błonnika zwiera również chlorofil, który wspiera utrzymanie równowagi kwasowo-zasadowej, co wspomaga proces odchudzania;
kofeina, zielona kawa, l-karnityna - substancje wspomagają spalanie tłuszczu;
babka płesznik, karczoch, koper włoski - substancje regulują procesy trawienne;
guarana, chro, wyciąg z ananasa - działają zmniejszając apetyt;
skrzyp, nawłoć, mniszek lekarski, czystek, pokrzywa - usuwają nadmiar wody i toksyn z organizmu.
Zioła na otyłość
Otyłość to zwykle złożony problem, który wymaga interdyscyplinarnego podejścia. Choć zastosowanie niektórych ziół nie sprawi, że cudownie pozbędziemy się nadmiernych kilogramów, niektóre z nich mogą wspomóc proces odchudzania. Do ziół ułatwiających redukcję masy ciała można zaliczyć np. liście morwy, ziele pokrzywy, pieprz cayenne, imbir, żeń-szeń, karaluma (Caralluma Fimbriata), kurkuma, Gymnema Sylvestre, cynamon.
Warto pamiętać, że zioła również mogą powodować działania niepożądane oraz wchodzić w interakcje z innymi lekami, dlatego przed rozpoczęciem ich stosowania warto skonsultować się z lekarzem.
Operacja na otyłość
Operacja na otyłość, zwana również chirurgią bariatryczną, to metoda stosowna w leczeniu ciężkiej otyłości, zwłaszcza gdy inne metody, takie jak dieta, ćwiczenia i leczenie farmakologiczne, okazały się nieskuteczne. Do najczęściej wykonywanych operacji we współczesnej chirurgii bariatrycznej metod leczenia otyłości zalicza się:
laparoskopowe zmniejszenie żołądka (rękawowa resekcja żołądka, gastric sleeve);
mini bypass żołądka;
bypass żołądka (gastric bypass);
opaski żołądkowe;
balon żołądkowy.
Każda metoda ma szereg swoich zalet oraz wad, dlatego przed zdecydowaniem się na którąś z nich należy skonsultować się ze specjalistą, który po przeprowadzeniu odpowiednich badań powinien zaproponować metodę dającą najlepsze rezultaty dla pacjenta.
Wysiłek fizyczny a otyłość
Zarówno w profilaktyce jak i w leczeniu otyłości aktywność fizyczna odgrywa kluczową rolę. Jest ona ważna w redukcji masy ciała poprzez pogłębiania ujemnego bilansu energetycznego, przyczynia się również do ustępowania powikłań, które może mieć nieść za sobą otyłość.
Wysiłek fizyczny również może przynosić inne korzyści zdrowotne, takie jak m.in. poprawa motoryki jelit, poprawa nastroju, zmniejszenie dolegliwości bólowych ze strony układu ruchu. Osobom otyłym przed wszystkim polecany jest wysiłek dynamiczny, tlenowy, angażujący duże grupy mięśniowe, nordic walking, jazda na rowerze, a także - w miarę możliwości - szybki marsz.
Osoby otyłe przed wdrożeniem aktywności fizycznej powinny skonsultować się z lekarzem aby wykonać badania lekarskie i wykluczyć potencjalne choroby układu krążenia czy cukrzycy.
Otyłość ICD - 10
Otyłość znajduje się na liście Międzynarodowej Klasyfikacji Chorób (ICD-10) pod numerem E66.
Otyłość w Polsce
Coraz częściej mówi się, że otyłość przybiera formę epidemii naszych czasów. Problem związany z nadmierną masą ciała również jest wyraźnie zauważalny w Polsce. Według dostępnych danych, szacuje się, że w Polsce na otyłość cierpi 25% obywateli.
Choć Polacy zdają sobie sprawę, że otyłość jest chorobą przewlekłą i może prowadzić do poważnych konsekwencji zdrowotnych, zdecydowana większość osób z otyłością (90%) nie widzi potrzeby leczenia pod nadzorem lekarza.
Według dostępnych prognoz na 2035 rok, sugeruje się, że problem choroby otyłościowej będzie dotykać co trzeciego Polaka.
Otyłość brzuszna - jak się pozbyć? Poradnik 2024
O otyłości brzusznej mówimy, jeśli dochodzi do nadmiernego gromadzenia się tkanki tłuszczowej w obrębie jamy brzusznej, co jest spowodowane utrzymującym się przez dłuższy czas dodatnim bilansem energetycznym.
Aby pozbyć się otyłości brzusznej w pierwszej kolejności, należy zadbać o zmianę nawyków żywieniowych, którym powinny towarzyszyć także inne prozdrowotne zachowania, takie jak aktywność fizyczna oraz interwencje behawioralne i psychologiczne.
W niektórych przypadkach, gdy wyżej wymienione sposoby nie okazują się być skuteczne, możliwe jest leczenie farmakologiczne oraz chirurgiczne (operacje bariatryczne).
Jak obliczyć otyłość brzuszną?
Wskaźnikiem służącym do oceny rozmieszczenia tkanki tłuszczowej w organizmie jest wskaźnik talia–biodro (WHR). Aby obliczyć go, należy policzyć iloraz obwodu talii (mierzonego w połowie odległości między najwyższym punktem grzebienia kości biodrowej a najniższym punktem łuku żebrowego) i obwodu bioder (w centymetrach). Otyłość brzuszną można rozpoznać u kobiet, gdy WHR >0,85, a w przypadku mężczyzn - WHR >0,9.
Otyłość brzuszna - ile to cm?
Według kryteriów diagnostycznych International Diabetes Federation (IDF) w populacji dorosłych Europejczyków otyłość brzuszną można rozpoznać, gdy w obwodzie talii u mężczyzn występuje ≥94 cm i i ≥80 cm u kobiet.
Przyczyny otyłości brzusznej (lista)
Najczęstszą przyczyną przyczyniającą się do wystąpienia otyłości brzusznej jest nieprawidłowy styl życia polegający na spożywaniu dużej ilości cukrów i tłuszczy, bez aktywności fizycznej. Do innych przyczyn otyłości brzusznej można zaliczyć:
zaburzenia hormonalne - np. niedoczynność tarczycy, nadmiar kortyzolu, hiperprolaktynemia, zespół Cushinga, zespół policystycznych jajników (PCOS);
choroby genetyczne - np. zespół Turnera, zespół Cohena czy zespół Downa;
przyjmowanie niektórych leków - np. glikokortykosteroidów;
zaburzenia psychiczne - np. nerwica, zaburzenia odżywiania (np. kompulsywne objadanie się), depresja;
przyczyny społeczne i środowiskowe.
Otyłość brzuszna - dieta
Podstawą leczenia otyłości brzusznej jest zadbanie o prawidłowe nawyki żywieniowe. Należy zastosować dietę hipokaloryczną, w której dzienne spożycie energii powinno być o 500-600 kcal mniejsze w stosunku do całodziennego zapotrzebowania energetycznego.
W jadłospisie powinny znajdować się warzywa, pełnoziarniste produkty zbożowe, nasiona roślin strączkowych, chude mięso i ryby, produkty nabiałowe. Powinno unikać się spożywania produktów wysoko przetworzonych, obfitujących w dużą zawartość cukrów i tłuszczy oraz napojów słodzonych.
Jakie leki na otyłość brzuszną?
Farmakoterapia jest leczeniem wspomagającym odchudzanie, włącza się ją w momencie gdy w wyniku zmiany diety i postępowania behawioralnego nie uzyskano znaczącej redukcji masy ciała (spadek o minimum 5% wyjściowej masy).
Do najczęstszych leków stosowanych w leczeniu otyłości brzusznej należą:
Leczenie farmakologiczne zawsze powinno odbywać się pod nadzorem lekarza, gdyż niektóre substancje mogą powodować wystąpienie skutków ubocznych.
Zioła na otyłość brzuszną
Zioła mogą stanowić wsparcie w leczeniu otyłości brzusznej poprzez swoje działanie, takie jak wspomaganie trawienia, działanie przeciwzapalne, wspieranie spalania tkanki tłuszczowej, regulację poziomu cukru we krwi czy kontrolowanie apetytu.
Do ziół, które można stosować w leczeniu otyłości brzusznej zalicza się:
imbir;
zielona herbata;
cynamon;
kurkuma;
pokrzywa;
mięta pieprzowa;
mniszek lekarski;
żeń-szeń.
Warto mieć na uwadze, że działanie ziół będzie skuteczne kiedy będą one stosowane w połączeniu z odpowiednią dietą i regularną aktywnością fizyczną.
Kawa a otyłość brzuszna
Kawa może pozytywnie działać na redukcję masy ciała, wspierając leczenie otyłości brzusznej, pod warunkiem, jeśli jest ona spożywana z umiarem i bez dodatków substancji słodzonych oraz tłustego mleka czy śmietany.
Zaleca się spożywanie maksymalnie 400 mg kofeiny dziennie, co w przeliczeniu daje ok. 3-4 filiżanki. Kofeina może zmniejszać apetyt poprzez swoje sycące właściwości, a także pobudzać metabolizm, poprawiać trawienie i perystaltykę jelit. Regularne spożywanie kawy poprawia również insulinowrażliwość, co jest korzystne dla kontrolowania poziomu cukru we krwi.
Otyłość brzuszna alkoholowa
Otyłość brzuszna alkoholowa to specyficzna forma otyłości, do której przyczynia się nadmierne spożywanie produktów alkoholowych. Brzuch alkoholowy najczęściej jest zauważalny u osób starszych, jednak można go również dostrzec u młodszych osób spożywających nadmierne ilości etanolu.
Warto mieć na uwadze, że większość alkoholi zawiera bardzo dużo cukru - a co z tym idzie, bardzo dużo kalorii. Nadmierne przyjmowanie węglowodanów może mieć wpływ na wystąpienie insulinooporności, która przyczynia się do powstawania otyłości brzusznej.
Okazjonalne spożywanie alkoholu może także prowadzić do zwiększenia apetytu. Regularne przyjmowanie używki w dużej ilości wyniszcza organizm, a otłuszczenie narządów wewnętrznych w otyłości trzewnej odbija się na procesach przemiany materii i gospodarce lipidowej organizmu, układzie sercowo-naczyniowym, a także na kręgosłupie.
Otyłość brzuszna u szczupłej osoby
Istnieją sytuacje, gdzie z pozoru szczupłe osoby o prawidłowej masie ciała, miedzy narządami, mięśniami, a także w samych organach mają zmagazynowane duże ilości tłuszczu. Stan ten jest nazywany otyłością metaboliczną.
Niewłaściwa dieta, brach ruchu i stres mogą się przyczynić do kumulacji tłuszczu nie tylko w komórkach tkanki tłuszczowej, lecz także w tkankach zupełnie nietłuszczowych, takich jak wątroba, mięśnie, nerki czy serce. Jest to sytuacja, które może znacząco upośledzać działanie narządów.
Na ten moment nie ma odpowiednich wytycznych umożliwiających diagnozowanie tego typu otyłości. Aby dowiedzieć się, ile tłuszczu kryje się w naszym organizmie, trzeba poddać się specjalnemu badaniu bioimpedancji.
Otyłość brzuszna - zdjęcia
Jakie są rodzaje otyłości?
Otyłość charakteryzuje się nadmiernym nagromadzeniem tkanki tłuszczowej. W klasyfikowaniu poszczególnych typów otyłości często uwzględnia się ilość tkanki tłuszczowej, sposób jej powstawania oraz jej rozmieszczenie.
Otyłość kliniczna
Otyłość kliniczna to termin, który określa nadmierne nagromadzenie tłuszczu, w ilości, która przekracza potrzeby fizjologiczne organizmu i jego zdolności adaptacyjne.
Otyłość 3 stopnia
Otyłość 3 stopnia występuje, gdy BMI przekracza 40 kg/m². Jest to najbardziej zaawansowany stopień otyłości, który potocznie jest nazywany otyłością olbrzymią. Leczenie otyłości 3 stopnia wymaga odpowiedniego podejścia specjalistycznego, a sama terapia powinna zostać wprowadzona jak najwcześniej ze względu na duże zagrożenie rozwinięcia powikłań.
Otyłość olbrzymia
O otyłości olbrzymiej mówimy, kiedy wskaźnik masy ciała BMI przekracza 40 kg/m². Dla tego typu otyłości charakterystyczne jest również występowanie tkanki tłuszczowej, której wartość jest większa niż 35% u mężczyzn i 50% u kobiet.
Przyczyny otyłości olbrzymiej, tak samo jak i otyłości niższego stopnia, są wieloczynnikowe. Choć wiele z nich zalicza się do tzw. modyfikowalnych czynników, na które jest się w stanie wpłynąć pacjent, na rozwój choroby mogą również oddziaływać czynniki niezależne od niego (np. czynniki genetyczne).
Otyłość olbrzymia jest poważnym stanem zdrowotnym prowadzącym do występowania wielu powikłań, dlatego należy włączyć specjalistyczne leczenie jak najszybciej.
Otyłość 2 stopnia
Otyłość 2 stopnia to stan, kiedy wskaźnik masy ciała BMI mieści się w zakresie od 35 do 39.9 kg/m².
W przypadku otyłości 2 stopnia zazwyczaj stosuje się leczenie farmakologiczne w połączeniu z dietą i aktywnością fizyczną. Jeśli terapia nie przynosi oczekiwanych rezultatów możliwe jest zaproponowanie pacjentowi chirurgicznych metod leczenia otyłości lub wszczepienie balonu metodą endoskopową.
Otyłość 1 stopnia
W przypadku otyłości 1 stopnia zakres wartości wskaźnika masy ciała BMI wynosi od 30 do 34,9 kg/m². Otyłość 1 stopnia charakteryzuje się występowaniem nadmiernej ilości tkanki tłuszczowej, jednak objawy wynikające z nadmiernej ilości kilogramów nie są tak nasilone jak w przypadku wyższych stopni otyłości.
Otyłość pierwotna i otyłość wtórna
Otyłość to często złożony problem zdrowotny, który może mieć różne przyczyny - pierwotne lub wtórne.
Otyłość pierwotna zwykle wynika z nieodpowiednich nawyków żywieniowych oraz stylu życia nieuwzględniającego aktywności fizycznej. Rozwija się powoli na skutek przyjmowania zbyt dużej ilości kalorii.
Gdy pomimo odpowiedniej diety i aktywności fizycznej dochodzi do przybierania na wadze, może dojść do rozwoju otyłości wtórnej. Do przyczyn tego rodzaju otyłości zalicza się:
rozwój niektórych chorób, np. zaburzenia endokrynologiczne;
zespoły uwarunkowane genetycznie, np. Pradera Williego, Bardeta-Biedla, Downa, Turnera, Klinefeltera;
uszkodzenie ośrodkowego układu nerwowego;
długotrwałe przyjmowanie niektórych leków np. glikokortykosteroidów.
Otyłość androidalna (otyłość typu jabłko)
Otyłość androidalna (inaczej otyłość trzewna, wisceralna, otyłość typu "jabłko") to patologiczne zwiększenie tkanki tłuszczowej w okolicy jamy brzusznej, co jest szczególnie niebezpieczne dla zdrowia ze względu na upośledzenie funkcjonowania innych narządów i wzrost ryzyka wielochorobowości. Otyłość androidalna zwykle dotyczy dorosłych i może być uwarunkowana genetycznie.
Otyłość wisceralna - co to jest?
Otyłość wisceralna to inna nazwa, którą używa się do opisywania otyłości androidalnej/trzewnej/ typu "jabłko".
Otyłość gynoidalna
Otyłość gynoidalna (inaczej nazywana otyłością pośladkowo-udową lub otyłością typu "gruszka") jest rodzajem otyłości, gdzie nadmierna ilość tkanki tłuszczowej w organizmie lokalizuje się w okolicach pośladków i ud. Ten typ otyłości częściej dotyka kobiety.
W porównaniu do otyłości brzusznej, typ gynoidalny nie jest aż tak niebezpieczny, jednak może się on przyczynić do występowa żylaków, zwyrodnień układu kostno-stawowego kończyn dolnych oraz schorzeń dróg żółciowych.
Aby rozpoznać typ otyłości można się posłużyć wskaźnikiem WHR (stosunek obwodu talii do obwodu bioder). Jeżeli wynik WHR jest mniejszy u kobiet niż 0,8 oraz mniejszy niż 1,0 u mężczyzn, wówczas występuje u tych osób otyłość pośladkowo-udowa.
Otyłość nóg
Nieprawidłowy rozrost tkanki tłuszczowej w obrębie nóg to schorzenie nazywane lipodermią (obrzęk tłuszczowy, obrzęk lipidowy).
Choroba zwykle nie pojawia się na skutek nieprawidłowej diety czy braku aktywności fizycznej, a do jej powstania mogą przyczyniać się predyspozycje genetyczne, zaburzenia hormonalne, zaburzenia krążenia, zaburzony metabolizm komórek tłuszczowych oraz płeć - występuje częściej u kobiet.
Nieleczona lipodermia może prowadzić do wielu konsekwencji zdrowotnych, takich jak m.in. obrzęki limfatyczne nóg, choroby żył np. zakrzepica, płaskostopie, problemy ze stawami – w szczególności z kolanowymi.
Otyłość skrajna
Otyłość skrajna to termin zamiennie używany w przypadku opisywania otyłości klasy III czy otyłości olbrzymiej. Według wskaźnika masy ciała jest to najwyższy stopień otyłości (BMI równe lub przekraczające wartość 40).
Przyczyną występowania otyłości skrajnej jest zazwyczaj oddziaływanie wielu czynników, takich jak nadmierne spożycie kalorii, brak aktywności fizycznej, predyspozycje genetyczne, nieprawidłowości hormonalne oraz czynniki środowiskowe i społeczne.
Otyłość skrajna może stanowić poważny problem zdrowotny, który wymaga odpowiedniego podejścia ze strony lekarza. Powikłania otyłości mogą znacząco wpływać na funkcjonowanie pacjenta i stanowić zagrożenie dla jego życia.
Otyłość monstrualna
Otyłość monstrualna to skrajna postać otyłości, dla której charakterystyczny jest bardzo wysoki wskaźnik masy ciała (BMI). Zazwyczaj wynosi on 50 lub więcej.
Ten typ otyłości wymaga pilnej interwencji lekarskiej ze względu na ekstremalnie zwiększone ryzyko dla zdrowia oraz zagrożenia życia pacjenta.
Otyłość sarkopeniczna
Otyłość sarkopeniczna jest zjawiskiem, w którym dochodzi do równoczesnej utraty masy mięśniowej i przybywania tkanki tłuszczowej prowadzącej do zwiększenia masy ciała.
Otyłość sarkopeniczna może znacząco wpływać na funkcjonowanie całego organizmu poprzez zwiększenie ryzyka niekontrolowanych upadków, zmniejszenie wydolności płuc, zmianę stylu i prędkości chodu, rozwinięcie cukrzycy czy nadciśnienia tętniczego.
Zmieniający się skład ciała przede wszystkim jest powiązany z procesem starzenia. Utrata masy mięśniowej zwykle rozpoczyna się po ukończeniu 40 lat, a coraz mniejsza aktywność fizyczna przyczynia się do zwiększania tkanki tłuszczowej oraz zmniejszania masy mięśniowej.
Profilaktyka otyłości sarkopenicznej
Aby zapobiec występowaniu otyłości sarkopenicznej kluczowe jest utrzymywanie regularnej aktywności fizycznej przez całe życie. Do swoich ćwiczeń warto włączyć trening siłowy, którego celem jest zwiększenie tkanki mięśniowej. Razem z aktywnym trybem życia powinno zwracać się uwagę na prawidłowe nawyki żywieniowe, dbając o zbilansowana dietę bogatą w białko.
Otyłość hipertroficzna
Otyłość hipertroficzna to rodzaj otyłości, charakteryzujący się powiększeniem komórek tłuszczowych w organizmie, bez znacznego powiększenia ich liczby. Otyłość ta rozwija się zwykle w wieku dojrzałym i jest powiązana z wyższym ryzykiem powikłań metabolicznych, takich jak insulinooporność, cukrzyca typu 2 czy choroby sercowo-naczyniowe.
Otyłość limfatyczna
Obrzęk limfatyczny może występować u pacjentów z otyłością ze względu na zaburzenia w drenażu limfatycznym, spowodowanym wyłącznie zbyt dużą masą ciała.
Obrzęk limfatyczny u osób otyłych zwykle lokalizuje się na obu nogach i może dotykać zarówno kobiety, jak i mężczyzn, najczęściej w drugiej połowie życia. U pacjentów, u których BMI przekracza 50 kg/m2, może dojść do powstania nieodwracalnego obrzęku nóg, który występuje, nawet jeśli otyłość zostanie opanowana i pacjenci osiągną normalną wagę.
Leczenie obrzęku limfatycznego zwykle polega na kontroli masy ciała, współpracy z dietetykiem czy leczeniu bariatrycznym. Terapia obrzęku najczęściej podlega takim samych zasadom jak w przypadku obrzęku limfatycznego bez otyłości i zawiera: manualny drenaż limfatyczny, kompresjoterapię, ochronę skóry oraz terapię ruchem.
Otyłość hormonalna
Gdy odpowiednia dnia i ćwiczenia są nieskuteczne, aby schudnąć, może to oznaczać, że pacjent zmaga się z innymi chorobami m.in. z zaburzeniami hormonalnymi.
Tarczyca a otyłość
Tarczyca to mały gruczoł zlokalizowany w przedniej części szyi, który pełni kluczową rolę w regulacji funkcji metabolizmu w organizmie. W okresie globalnej epidemii otyłości, rola tarczycy w kontekście wpływu na masę ciała staje się coraz bardziej istotna. Zaburzenie funkcji tego gruczołu, w szczególności niedoczynność tarczycy, często kojarzone jest z nadmierną masą ciała.
Niedobór hormonów tarczycy jest w stanie zmniejszyć metabolizm o około 30%, co może być przyczyną tycia, osłabienia, zmęczenia i nabierania wody w organizmie w postaci obrzęków.
Według niektórych badań zauważono, że otyłość może również zwiększać ryzyko rozwoju jawnej oraz subklinicznej niedoczynności tarczycy, a także choroby Hashimoto.
Brzuch tarczycowy - otyłość brzuszna hormonalna
Brzuch hormonalny, inaczej nazywany brzuchem tarczycowym, to otyłość brzuszna, która rozwija się równocześnie z zaburzeniami funkcji tarczycy.
Spowolniony metabolizm u pacjentów z zaburzeniami funkcji tarczycy, np. w przebiegu niedoczynności tarczycy czy choroby Hashimoto, jest czynnikiem sprzyjającym odkładaniu się tkanki tłuszczowej w części centralnej, co powoduje powstanie nadmiaru tłuszczu wisceralnego (trzewnego), który może prowadzić do powstania zaburzenia proporcji cholesterolu i rozwoju miażdżycy, cukrzycy typu 2, przewlekłych bólów kręgosłupa oraz innych schorzeń.
Hashimoto a otyłość brzuszna
Hashimoto, czyli przewlekłe limfocytarne zapalenie tarczycy, to choroba, której zachorowalność zwiększa się z roku na rok. Najczęściej dotyka kobiety w wieku rozrodczym, dając objawy związane z niedoczynnością tarczycy, symptomy ze strony układu nerwowego, problemy z koncentracją, przewlekłe zmęczenie i osłabienie siły mięśniowej.
Jednym z dominujących problemów jest utrzymanie należnej masy ciała, niedoczynność tarczycy sprzyja rozwojowi otyłości. Z drugiej strony otyłość może przyśpieszyć rozwój autoimmunologicznego zapalenia tarczycy.
Na zwiększenie masy ciała u pacjentek zmagających się z Hashimoto zwykle ma wpływ wiele nakładających się czynników, takich jak niskie stężenie fT4, niedobory składników mineralnych - selen czy cynk, zbyt mała podaż białka w diecie, stan zapalny. Natomiast wysoki poziom przeciwciał przeciwtarczycowych sprzyja wzrostowi stężeń glukozy i insuliny, a wzrost masy ciała prowadzi do dalszej insulinooporności.
Cukrzyca a otyłość
Cukrzyca oraz otyłość to dwa poważne problemy zdrowotne, które często występują razem, niosąc za sobą wiele poważnych konsekwencji. Zapobieganie i leczenie tych schorzeń wymaga zatem kompleksowego podejścia, które obejmuje kontrolę masy ciała, zmiany w diecie, aktywność fizyczną, a także monitorowanie i regulację poziomu glukozy we krwi.
Tkanka tłuszczowa, zwłaszcza brzuszna jest odpowiedzialna za produkcję substancji aktywnych hormonalnie (adipokiny), z których znaczna większość przyczynia się się do narastania insulinooporności, a w konsekwencji do rozwoju cukrzycy.
Jednak zależność między otyłością a cukrzycą jest dwukierunkowa. Zachwianie równowagi węglowodanowej oraz insulinowej, która może spotykać pacjentów z cukrzycą również może sprzyjać powstaniu otyłości.
Kortyzol a otyłość brzuszna
Kortyzol, często potocznie nazywany hormonem stresu, odgrywa ogromną rolę w wielu procesach metabolicznych zachodzących w organizmie. Jednym z efektów przewlekłego stresu może być tzw. brzuch stresowy, czyli otyłość brzuszna.
Kortyzol może stymulować gromadzenie się tkanki tłuszczowej w okolicach brzucha, a także zwiększać apetyt na wysokokaloryczne pokarmy. To z kolei może prowadzić do nadmiernego spożycia kalorii, co sprzyja dalszemu przyrostowi masy ciała i nasila problem otyłości brzusznej.
Objawy brzucha kortyzolowego często obejmują wiotkość skóry, zmiany skórne w postaci rozstępów, obrzęk skóry. U kobiet brzuch może przybierać zaokrąglony kształt ze względu na nagromadzenia tłuszczu w górnej części brzucha i po bokach, u mężczyzn tkanka tłuszczowa na brzuchu charakteryzuje równomierne rozłożenie w kształcie prostokąta.
Otyłość cushingoidalna
Zespół Cushinga to zespół różnych objawów klinicznych, które pojawiają się na skutek podwyższonego stężenia glikokortykosteroidów we krwi. Otyłość cushingoidalna to specyficzny typ otyłości, który może występować w przebiegu zespołu Cushinga. Do charakterystycznych cech tej otyłości zalicza się:
odkładania się tłuszczu w określonych partiach ciała - okolice brzucha, twarz, kark, doły nadobojczykowe;
szczupłe kończyny;
cienka skóra i widoczne rozstępy;
osłabienie, zła tolerancja wysiłku, zaburzenia snu, chwiejność emocjonalna.
W diagnostyce kluczowe jest oznaczenie stężenia kortyzolu w surowicy o różnych porach. Dodatkowo powinno się oznaczyć stężenia androgenów i ACTH w surowicy. Terapia może obejmować leczenie chirurgiczne oraz leczenie farmakologiczne.
Hormony powodujące otyłość
Hormony mogą odgrywać istotną rolę w regulacji masy ciała, a gdy dojdzie do zaburzenia w ich wydzieleniu skutkiem ubocznym może być otyłość. Do hormonów, które mogą wpływać na rozwój otyłości zalicza się:
grelina - hormon, który odpowiada za zwiększenie apetytu, przyrost tkanki tłuszczowej w ciele i kontrolę wydzielania insuliny. Jego nadmiar może znacząco zwiększyć apetyt, co może spowodować przyjmowanie zbyt dużej ilości pokarmów i przyrost wagi;
leptyna - hormon wytwarzany przez komórki tłuszczowe, który odpowiedzialny jest za przesyłanie informacji do mózgu o poziomie zapasu energii (tłuszczu) w organizmie. W warunkach fizjologicznych wysoki poziom leptyny zmniejsza apetyt. Zaobserwowano, że u niektórych osób z otyłością, może dochodzić do oporności na leptynę;
insulina - jest hormonem odpowiedzialnym za regulację poziomu glukozy we krwi. Przewlekłe wysokie poziomy insuliny (np. w przebiegu insulinooporności) sprzyjają odkładaniu się tkanki tłuszczowej i przyrostu masy ciała;
kortyzol - hormon potocznie nazywany "hormonem stresu" może doprowadzić do nadmiernego apetytu, promując odkładanie się tkanki tłuszczowej w obrębie brzucha, gdy dochodzi do podwyższenie jego poziomu;
estrogen i testosteron - choć są to głównie hormony płciowe, ich niedobór może sprzyjać występowaniu otyłości;
hormony tarczycy (T3 i T4) - hormony te w głównej mierze są odpowiedzialne za regulację metabolizmu. Zaburzenie ich wydzielania, np. w niedoczynności tarczycy, może doprowadzić do przyrostu masy ciała na skutek spowolnienia metabolizmu;
hormon wzrostu (GH) - hormon, który jest niezbędny przy wzroście kości i tkanek miękkich dodatkowo wpływają na metabolizm węglowodanów, tłuszczy i regulację masy mięśniowej. Niedobór GH u osób dorosłych może doprowadzić do zwiększenia ilości tkanki tłuszczowej i zaburzenia metabolizmu, zwiększając ryzyko rozwoju cukrzycy typu 2 i otyłości.
Ćwiczenia na otyłość brzuszną
Ćwiczenia fizyczne oraz odpowiednia dieta są kluczowe w redukcji otyłości brzusznej. Aby zmniejszyć poziom tkanki tłuszczowej w okolicy brzucha, należy łączyć ćwiczenia aerobowe, siłowe oraz takie, które poprawiają elastyczność i stabilizację mięśni. Do przykładowych ćwiczeń można zaliczyć:
Ćwiczenia aerobowe (cardio)
Szybki marsz, jogging
Jazda na rowerze
Pływanie
Nordic walking
Taniec
Trening na steperze lub orbitreku
Ćwiczenia siłowe
Zakroki TRX
Przysiad TRX
Wyciskanie nóg na suwnicy
Wyprosty nóg na maszynie
Wyrzut nóg w podporze o stepper
Wejście na stepper
Ściąganie drążka na wyciągu pionowym
Wyciskanie sztangi leżąc
Zaleca się ok. 30-60 minut wysiłku o umiarkowanej intensywności, dostosowanego do aktualnych możliwości chorego, co najmniej 5 razy tygodniowo.
Warto mieć na uwadze, że osoby otyłe przed przystąpieniem do wykonywania ćwiczeń powinny się skonsultować ze specjalistą, który powinien dobrać rodzaj ćwiczeń oraz ich częstotliwość i intensywność.
Otyłość a basen
Basen jest często polecany osobom, które zmagają się z nadmierną masą ciała. Pływanie pozytywnie wpływa na utratę tkanki tłuszczowej, a co za tym idzie - wspomaga proces odchudzania. Dzięki zaangażowaniu wielu grup mięśniowych podczas pływania dochodzi do efektywnego spalania kalorii.
Regularne pływanie również korzystnie oddziałuje na układ kostny i sercowo-naczyniowy. Woda zmniejsza obciążenie stawów i kręgosłupa, co może być szczególnie ważne dla osób z otyłością, które ze względu na zbyt duża masę ciała mają ryzyko kontuzji.
Pływanie również wspiera nasze dobre samopoczucie. Oprócz endorfin, które są uwalniane w trakcie wysiłku fizycznego, ta aktywność może zapewnić nam wyciszenie, niwelację napięć oraz wsparcie dla regulacji emocjonalnej.
Joga a otyłość
Regularna praktyka asan, czyli pozycji w jodze, które mają na celu utrzymanie ciała w dobrej kondycji poprzez wzmocnienie odpowiednich grup mięśniowych i spalenie tkanki tłuszczowej.
W trakcie jogi dużą rolę odgrywają ćwiczenia oddechowe oraz medytacja, co może pomóc w radzeniu sobie ze stresem, przeciążeniem emocjonalnym, które często prowadzi do zaburzeń odżywienia (kompulsywne jedzenie, bulimia, zajadanie stresu).
Otyłość brzuszna u kobiet
Otyłość brzuszna u kobiet występuje, gdy wartość wskaźnika WHR (obwód talii [cm] ∶ obwód bioder [cm]) jest równa lub większa niż 0,85. Choć otyłość brzuszna może dotykać kobiety oraz mężczyzn w każdym wieku, w przypadku płci żeńskiej może nieść poważne konsekwencje otyłości, takie jak rak trzonu macicy, rak piersi, zaburzenia miesiączkowania, problemy z zajściem w ciążę, bezpłodność.
Otyłość brzuszna u kobiet po 50
Choć przed 50. rokiem życia kobiety częściej zmagają się z otyłością typu gynoidalnego, po okresie klimakterium częściej występuje otyłość typu androidalnego - otyłość brzuszna.
Menopauza a otyłość brzuszna
W okresie menopauzy dochodzi do zmian stężeń hormonów płciowych, które wpływają na procesy związane z syntezą i rozkładem tłuszczu. Są one również odpowiedzialne za produkcję biologicznie czynnych substancji wydzielanych przez tkankę tłuszczową, czyli adipokin, takich jak leptyna, adiponektyna i angiotensyna.
Opisane mechanizmy prowadzą do gromadzenia się tłuszczu w obrębie brzucha. Szacuje się, że u kobiet w okresie menopauzy stwierdza się o 7% mniej tłuszczu w okolicy pośladkowo-udowej i o 10% więcej tłuszczu wewnątrz jamy brzusznej w porównaniu z kobietami przed menopauzą.
Choć gromadzenie się tkanki tłuszczowej w obrębie brzucha często stanowi problem natury estetycznej, jest to czynnik predysponujący do rozwoju szeregu chorób w tym tzw. hormonalnie zależnych nowotworów, tj. raka błony śluzowej macicy i raka piersi.
Otyłość a ciąża
Występowanie otyłości w trakcie trwania ciąży może być źródłem poważnych komplikacji zarówno dla przebiegu ciąży, jak i zdrowia dziecka. Zbyt wysokie BMI może nieść za sobą takie konsekwencja jak poronienie, cukrzyca ciążowa, bezdech senny, nadciśnienie tętnicze, żylna choroba zakrzepowo-zatorowa czy potrzeba wykonania cesarskiego cięcia.
Otyłość występująca u matki w trakcie ciąży również nie zostaje obojętna dla zdrowia rozwijającego się dziecka. Wysoka waga może być powiązana z ryzykiem występowania chorób wrodzonych, hipertrofii wewnątrzmacicznej (zwiększona masa dziecka), astmy dziecięcej, rozwinięcia otyłości we wczesnym wieku oraz problemy kognitywne i opóźnienie rozwoju.
In vitro a otyłość
Według niektórych badań nadmierna masa ciała istotnie zmniejsza szanse na powodzenie metody in vitro. Zauważono, że częstość implantacji przeniesionych zarodków spadała wraz ze wzrostem masy ciała kobiety, a nadmiar masy ciała wiązał się także ze zmniejszoną częstością klinicznie rozpoznanych ciąż.
Zaleca się, aby kobiety z nadmierną masą ciała zadbały o normalizację wagi przed rozpoczęciem planowania posiadania potomstwa.
Otyłość a poród naturalny
Otyłość może również wpływać na przebieg porodu naturalnego. Zbyt duża masa ciała zazwyczaj nie prowadzi do porodu przedwczesnego, jednak z większym prawdopodobieństwem może wystąpić przeciwna sytuacja - częstość porodów po 42. tygodniu ciąży ulega zwiększeniu u otyłych kobiet.
Zaleca się, aby poród u pacjentki z otyłością był zaplanowany w ośrodku o wyższym stopniu referencyjności, gdzie kobieta będzie pod nadzorem doświadczonego zespołu lekarzy, położnych i anestezjologów. Zbyt duża masa ciała może znacząco wpływać na kondycję organizmu i może sprawić, że poród naturalny będzie za bardzo wymagający.
Otyłość po ciąży
Młode mamy często zauważają zmianę wyglądu swojego ciała po porodzie, a wiele kobiet boryka się otyłością. W czasie ciąży oraz po, organizm przechodzi wiele zmian metabolicznych oraz hormonalnych, co może sprzyjać przybieraniu na wadze.
Jedną z przyczyn są zmiany hormonalne towarzyszące kobiecie po ciąży. Zaburzenie równowagi między poziomem estrogenu a progesteronu może zaburzać dystrybucje tłuszczy i sprzyjać odkładaniu się go np. w okolicy brzucha.
Brak okresu a otyłość
Masa ciała ma znaczący wpływ na zaburzenia miesiączkowania. Brak okresu (amenorrhea) może być związany z otyłością, a szczególnie z zaburzeniami hormonalnymi, które często towarzyszą nadmiernej masie ciała.
Otyłość może prowadzić do istotnych zaburzeń hormonalnych, takich jak hiperinsulinemia, hiperandrogenizm, nieregularne i bezowulacyjne cykle miesiączkowe (co wchodzi w skład objawów zespołu policystycznych jajników - polycystic ovary syndrome – PCOS). Zaburzona gospodarka hormonalna może się objawiać brakiem okresu.
U niektórych otyłych kobiet może dochodzić do zmniejszonego wydzielania hormonu luteinizującego i folikulotropowego, a także metabolitów progesteronu w fazie lutealnej, co może wynikać z zaburzeń osi podwzgórze-przysadka-jajniki.
Otyłość brzuszna u mężczyzn
Otyłość brzuszna (otyłość centralna, trzewna) u mężczyzn to stan, w którym nadmiar tkanki tłuszczowej gromadzi się głównie w okolicach brzucha. Jest to rodzaj otyłości, który częściej dotyka mężczyzn niż kobiety i może prowadzić do poważnych problemów zdrowotnych. Otyłość brzuszna u mężczyzn zazwyczaj rozpoznaje się, gdy wskaźnik WHR >0,9.
Otyłość brzuszna u mężczyzn - skutki
Otyłość brzuszna jest szczególnie niebezpiecznym typem otyłości, ponieważ tłuszcz trzewny otaczający narządy wewnętrzne, upośledza funkcjonowanie i może prowadzić do poważnych problemów zdrowotnych, takich jak m.in.:
cukrzyca typu 2 - nadmiar tkanki tłuszczowej wewnątrz jamy brzusznej sprzyja insulinooporności i upośledzeniu tolerancji glukozy;
choroby sercowo-naczyniowe;
nadciśnienie tętnicze;
choroba nowotworowa;
obturacyjny bezdech senny.
Otyłość u dzieci i nastolatków
Otyłość coraz częściej jest diagnozowana wśród młodszej grupy pacjentów, a według raportu World Obesity Federation do 2030 r. problem otyłości w Polsce dotknie blisko milion dzieci i nastolatków. Epidemia otyłości jest faktem, którego należy być świadomym aby jak najszybciej wdrażać odpowiednie działania, by uniknąć konsekwencji wpływających na resztę życia.
Należy zdawać sobie sprawę, że występowanie otyłości w wieku przedszkolnym, zwiększa prawdopodobieństwo występowania otyłości w wieku dorosłym ponad czterokrotnie w porównaniu do rówieśników o prawidłowej masie ciała. To właśnie w okresie dzieciństwa budują się nawyki żywieniowe, które są kluczowe do utrzymania zdrowia.
Czynniki ryzyka otyłości u dzieci i nastolatków
Na rozwój otyłości u dzieci i nastolatków może mieć wpływ wiele czynników, do których zalicza się przede wszystkim:
zła dieta, nieprawidłowe nawyki żywieniowe;
brak aktywność fizycznej;
uwarunkowania genetyczne - otyłość u rodziców;
choroby genetyczne, np. zespół Turnera, zespół Downa;
cukrzyca matki w okresie ciąży;
czynniki behawioralne;
zaburzenia hormonalne;
długotrwałe przyjmowanie niektórych leków.
Otyłość może negatywnie wpływać na funkcjonowanie nastolatków zarówno fizyczne, jak i psychiczne. Choroba może prowadzić do szeregu problemów zdrowotnych, a także do trudności w codziennym życiu i interakcjach społecznych ze względu na obniżoną samoocenę oraz występowanie zaburzeń emocjonalnych.
Leczenie otyłości u dzieci i nastolatków
Podstawą leczenia otyłości u dzieci jest zmiana stylu życia, uwzględniająca prawidłowe żywienie całej rodziny, zwiększenie aktywności fizycznej oraz odpowiednie wsparcie psychologiczne. Zadbanie o prawidłowe, zdrowe nawyki należy wdrażać od najmłodszego wieku, gdyż im młodsze jest dziecko, tym łatwiej poradzić sobie z problemem otyłości.
Leczenie farmakologiczne otyłości wśród młodszej grupy pacjentów zwykle jest skupione na leczeniu powikłań, których nie udało się zwalczyć zmianą stylu życia. Leki, które są stricte używane w leczeniu choroby otyłościowej można rozważyć u pacjentów w wieku co najmniej 12 lat.
Otyłość u niemowlaka
Problem otyłości również nie powinien być lekceważony u najmłodszych dzieci. Warto zdawać sobie sprawę, że problem nadmiernej masy ciała może również dotykać niemowlęta.
Do przyczyn występowania otyłości u niemowlaków zalicza się:
występowanie otyłości u matki przed ciążą, jak i w trakcie ciąży;
urodzenie się przed terminem porodu lub o masie ciała za małej w stosunku do wieku płodowego (dzieci te mają skłonność do gromadzenia tłuszczu trzewnego, co w przypadku zwłaszcza szybkiego nadrabiania masy ciała może doprowadzić do wystąpienia w kolejnych latach otyłości i jej powikłań);
niekarmienie piersią;
choroby genetyczne;
przekarmianie dziecka, przymuszanie do jedzenia.
Aby monitorować odpowiednie przybieranie masy u niemowlaka, należy się posługiwać siatkami centylowymi.
Anemia a otyłość
Anemia oraz otyłość to dwa różne schorzenia, które mogą wydawać się niepowiązane, jednak według aktualnych badań coraz częściej zwraca się uwagę na ich współwystępowanie.
Anemia (niedokrwistość) to stan, który charakteryzuje się zmniejszonym poziomem hemoglobiny, białka występującego w erytrocytach, pełniącego funkcję transportującą tlen z płuc do wszystkich tkanek organizmu. Zaburzenie może być wywołane przez różne czynniki, do których zalicza się przede wszystkim: niedobór żelaza, witaminy B12, kwasu foliowego, występowanie chorób przewlekłych.
Niedobór żelaza a otyłość
Zauważono, że u osób otyłych stwierdza się niedobór żelaza dostępnego dla erytropoezy i syntezy hemoglobiny, co może prowadzić do występowania anemii. Za możliwy mechanizm współwystępowania tych dwóch dolegliwości uznaje się wstępowanie procesu zapalnego i zdolność tkanki tłuszczowej do produkcji hepcydyny (białka, które zmniejsza poziom żelaza).
Astma a otyłość
Astma i otyłość to dwa poważne stany zdrowotne, które mogą wzajemnie na siebie wpływać. Zauważono, że otyli chorzy na astmę mają bardziej nasilone objawy choroby i gorszą reakcję na leczenie. Redukcja masy ciała u chorych pacjentów może zmniejszyć nasilenie się objawów oraz poprawić stan zdrowia.
Leki wziewne stosowane w przebiegu astmy nie mają wpływu na masę ciała, jednak glikokortykosteroidy doustne mogą powodować przyrost masy ciała przez wpływ na łaknienie i metabolizm.
Wodobrzusze a otyłość
Wodobrzusze to stan, kiedy dochodzi do nadmiernego gromadzenia się wolnego płynu w obrębie jamy brzusznej. Może być objawem wielu chorób, jednak do najczęstszych zalicza się marskość wątroby i choroby nowotworowe.
Szybkie narastanie obwodu brzucha wraz z objawami takimi jak m.in. obrzęki kończyn dolnych, podstępujące pogorszenie tolerancji wysiłku fizycznego, żółtaczka może odróżnić wodobrzusze od otyłości.
Wodobrzusze umiarkowane oraz zaawansowane może zostać stwierdzone w badaniu fizykalnym - w trakcie opukiwania pacjenta występuje charakterystyczny odgłos stłumiony wywołany przez płyn (co w przypadku nadmiernej ilość tkanki tłuszczowej nie występuje) oraz objaw chełbotania. Aby potwierdzić występowanie wodobrzusza, należy wykonać badania obrazowe.
Chrapanie a otyłość
Chrapanie, choć często kojarzy nam się z uciążliwymi odgłosami dla współmieszkańców, może również stanowić symptom poważniejszych problemów zdrowotnych. Zwiększenie tkanki tłuszczowej występującej w otyłości, zwłaszcza w obrębie szyi i brzucha jest jednym z głównych przyczyn chrapania i rozwoju obturacyjnego bezdechu sennego.
Zobacz także: Bezdech senny - przyczyny, objawy, leczenie. Czy bezdech senny może zabić?
Witamina D a otyłość brzuszna
Niedobór witaminy D jest równie powszechny, co problem otyłości w społeczeństwie, a oba te problemy mogą być wynikiem niekorzystnych zmian stylu życia. Współwystępowanie niedoboru witaminy D oraz otyłości brzusznej zostało potwierdzone w wielu badaniach, jednak mechanizmy, które do tego prowadzą, pozostają niejasne.
Rozważania w badaniach wskazują, że obniżone stężenia witaminy D u otyłych pacjentów są konsekwencją nadmiernej akumulacji tkanki tłuszczowej. Wyjaśnienie roli witaminy D w regulacji bilansu energetycznego i przyrostu masy ciała wymaga dalszych badań, jednak wstępne hipotezy sugerują, że zwiększenie stężenia witaminy D prowadzi do redukcji tkanki tłuszczowej.
Otyłość szyjna
Otyłość szyjna to sytuacja, kiedy dochodzi do nadmiernego gromadzenia się tkanki tłuszczowej w obrębie karku, szyi i górnej części pleców. Zwiększona ilość tkanki tłuszczowej w obrębie szyi może wynikać z różnych stanów zdrowotnych, takich jak zespół Cushinga, lipodystrofia, niedoczynność tarczycy.
Stan ten może być źródłem pojawienia się konsekwencji zdrowotnych, takich jak problemy z oddychaniem, bezdech senny, nieprawidłowa postawa ciała prowadząca do bólu pleców i karku.
Cholesterol a otyłość
Otyłość często prowadzi do niekorzystnych zmian stężenia i proporcji poszczególnych frakcji cholesterolu oraz trójglicerydów, co może wpływać na rozwój miażdżycy. Miażdżyca może powodować niedokrwienie narządów, co np. objawia się chorobą wieńcową, zawałem czy udarem.
Warto pamiętać, że redukcja masy ciała wpływa korzystnie na profil lipidowy. Wykazano, że zmniejszenie masy ciała o 4,5 kg związane jest z obniżeniem stężenia cholesterolu LDL o 5 do 8%.
Otyłość a ból kolan
Otyłość to nie tylko problem kosmetyczny. Nadmierna masa ciała może również powodować przeciążenie stawów, prowadząc do ich zniszczenia i występowania dolegliwości bólowych. Stawem, który szczególnie często ulega przeciążeniu jest staw kolanowy, który jest odpowiedzialny za ruchy rotacyjne i zgięciowo-wyprostne.
W momencie, kiedy dochodzi do przeciążenia stawu kolanowego może dochodzić do utraty prawidłowego funkcjonowania stawu, powodując brak pełnego wyprostowania lub zgięcia kolana. Warto również zaznaczyć, że im większe obciążanie stawu, tym większa szansa na wystąpienie kontuzji.
Choć aktywność fizyczna jest istotnym elementem terapii otyłości, rozpoczynając swoją przygodę ze sportem warto skonsultować się z fizjoterapeutą lub lekarzem, aby dobrać odpowiednie ćwiczenia, które jak najmniej obciążają staw kolanowy, np. pływanie, nordic walking.
Otyłość brzuszna i choroby serca
Tkanka tłuszczowa występująca w otyłości jest aktywnym metabolicznie narządem, który do krwiobiegu uwalnia hormony, cytokiny i substancje wazoaktywne. Według licznych badań udowodniono, że zbyt duża masa ciała, a przede wszystkim nadmiar trzewnej tkanki tłuszczowej jest istotnym czynnikiem ryzyka chorób sercowo-naczyniowych.
Otyłość jest również czynnikiem zwiększającym ryzyko wystąpienia nagłej śmierci sercowej. Oddziaływanie adipokin, insulinooporności, przewlekłego stanu zapalnego, zwiększonej krzepliwości krwi u osób otyłych znacznie przyczynia się do występowania chorób układu krążenia.
Według niektórych badań zauważa się zależność, że im większa jest otyłość brzuszna, tym większe ryzyko wytępiania kolejnego zawału czy udaru mózgu, niezależnie od innych czynników ryzyka.
Mikrobiom a otyłość
Według niektórych badań zauważono, że mikrobiota jelitowa może odgrywać ważną rolę w otyłości. Ze względu na to, że mikrobiom jelitowy wpływa na masę ciała, wrażliwość na insulinę czy metabolizm glukozy i lipidów, zmiany w obrębie mikrobioty mogą mieć znaczenie w rozwoju otyłości i zespołu metabolicznego. Otyłość jest również czynnikiem, który może sprzyjać zmianie składu mikrobiomu.
Jakie czynniki prowadzą do wystąpienia dysbiozy jelitowej?
Czynniki to:
przewlekły stres;
długotrwałe przyjmowanie niektórych grup leków;
infekcje;
predyspozycje genetyczne;
dieta bogata w produkty wysoko przetworzone (np. dania typu fast food, słone przekąski, słodycze, wyroby ciastkarskie i słodkie napoje gazowane);
zaburzenia snu.
Badania dotyczące mikrobioty jelitowej dają podstawy do tego, aby stosować probiotyki oraz prebiotyki w leczeniu otyłości i zespołu metabolicznego. Wyniki badań ukazują wpływ probiotykoterapii i prebiotykoterapii, na redukcję wchłaniania tłuszczu u osób, które spożywały pokarm z dodatkiem tych substancji.
Sanprobi SUPER FORMUŁA - otyłość
Preparat Sanprobi Super Formuła może być stosowany w przypadku nadwagi i otyłości. Jest to wieloskładnikowy preparat, który zawiera unikalną kompozycję siedmiu żywych szczepów bakterii probiotycznych oraz dwa prebiotyki, które wspierają regulację prawidłowej przemiany materii, trawienie i wchłanianie substancji odżywczych.
Otyłość a refluks
Choroba refluksowa przełyku to schorzenie górnej częściej przewodu pokarmowego, które występuje jako następstwo patologicznego refluksu, czyli zarzucania kwaśnej treści pokarmowej. Jest wiele czynników ryzyka rozwoju choroby refleksowej, które możemy podzielić na takie, na które nie mamy wpływu i te, które możemy zmienić.
Otyłość zwiększa ryzyko wystąpienia refluksu oraz zmian przednowotworowych i nowotworowych przełyku. Otyłość często jest powiązana z nieprawidłowymi nawykami żywieniowymi, a spożywanie niektórych produktów, np. tłustych produktów, czekolady czy napojów gazowanych (w tym słodkich) może sprzyjać objawom choroby refluksowej przełyku.
Otyłość a rak
Otyłość to stan chorobowy, który prowadzi do upośledzenia funkcjonowania organizmu, tym samym zwiększając ryzyko chorobowości oraz rozwoju chorób nowotworowych.
Według raportu World Cancer Research Fund otyłość jest czynnikiem rozwoju takich nowotworów jak:
rak jelita grubego,
gruczolakorak przełyku i wpustu,
rak trzustki i pęcherzyka żółciowego,
rak wątroby,
rak trzonu macicy,
rak piersi,
rak nerki,
rak jajnika.
Zrozumienie powiązania otyłości z chorobami nowotworowymi jest kluczowe dla skutecznej profilaktyki i leczenia. Edukacja na temat zdrowego stylu życia oraz wczesna interwencja mogą znacznie obniżyć ryzyko rozwoju nowotworów u osób z nadwagą i otyłością.
Udar mózgu a otyłość
Otyłość jest jednym z kluczowych czynników ryzyka udaru mózgu. Częściowo jest to powodowane przez choroby związane z otyłością, takie jak cukrzyca, nadciśnienie tętnicze, podwyższone stężenie cholesterolu, jednak sama otyłość może również stanowić niezależny czynnik wystąpienia udaru (nawet pomimo zażywania takich leków jak: leki na nadciśnienie, obniżające poziom lipidów we krwi oraz leki na cukrzycę).
Nadmiar tkanki tłuszczowej w okolicy brzucha zwiększa również ryzyko kolejnego zawału serca lub udaru mózgu u osób, które przebyły go wcześniej.
Warto pamiętać, że otyłość stanowi modyfikowalny czynnik ryzyka wystąpienia udaru. Poprzez redukcję masy ciała, zdrową dietę, regularną aktywność fizyczną, kontrolę chorób towarzyszących, ograniczenie spożycia alkoholu i rzucenie palenia możemy znaczenie zredukować ryzyko wystąpienia udaru.
FAQ Otyłość
W pierwszej kolejności zaleca się skonsultowanie z lekarzem rodzinnym, który powinien skierować na podstawowe badania, a następnie do specjalistów. Leczenie otyłości zwykle wymaga wielospecjalistycznego podejścia obejmującego wsparcie lekarzy, dietetyków, trenerów i psychologów. Aby rozpocząć efektywne leczenie, warto odwiedzić endokrynologa i diabetologa.
Eksperci Światowej Organizacji Zdrowia (WHO) zaklasyfikowali otyłość jako chorobę przewlekłą. Znajduje się ona liście Międzynarodowej Klasyfikacji Chorób (ICD-10) pod numerem E66.
Aby schudnąć i pozbyć się otyłości brzusznej, należy zadbać o prawidłowe nawyki żywieniowe. Ze względu na złożony charakter choroby zaleca się, skonsultowanie się z lekarzem, który po wykonaniu odpowiednich badań zaleci odpowiednie postępowanie, które powinno dać najlepsze rezultaty.
W dobieraniu codziennych stylizacji warto unikać obcisłych ubrań, które mogą podkreślać nasze nadmierne klimogramy. Bluzki, topy czy swetry powinny kończyć się poniżej najszerszego miejsca ciała. Warto również zwrócić uwagę na kolorystykę przy dobieraniu ubrań. Ciemniejsze kolory i monochromatyczne stylizacje mogą optycznie wyszczuplać sylwetkę.
Zarówno nadwaga jak i otyłość mogą nieść za sobą wiele niebezpiecznych konsekwencji zdrowotnych, jednak otyłość, zwłaszcza otyłość olbrzymia, w największym stopniu zwiększa ryzyko rozwoju powikłań, takich jak choroby układu sercowo-naczyniowego, cukrzyca typu 2, nadciśnienie tętnicze czy choroby nowotworowe.
Otyłość to zwykle złożony problem, który wymaga interdyscyplinarnego podejścia. Choć zastosowanie niektórych ziół nie sprawi, że cudownie pozbędziemy się nadmiernych kilogramów, niektóre z nich mogą wspomóc proces odchudzania. Do ziół ułatwiających redukcję masy ciała można zaliczyć np. liście morwy, ziele pokrzywy, pieprz cayenne, imbir, żeń-szeń, karaluma (Caralluma Fimbriata), kurkuma, Gymnema Sylvestre, cynamon.
Warto pamiętać, że zioła również mogą powodować działania niepożądane oraz wchodzić w interakcje z innymi lekami, dlatego przed rozpoczęciem ich stosowania warto skonsultować się z lekarzem.
Leczenie otyłości klinicznej, ze względu na złożony charakter, może obejmować: zmiany w stylu życia, odpowiednią dietę, regularną aktywność fizyczną, leczenie farmakologiczne, chirurgię bariatryczną oaz wsparcie psychologiczne, edukację terapeutyczną.
Zaburzenia wydzielania niektórych hormonów mogą sprzyjać przybieraniu na wadze. Do hormonów, które mogą wpływać na otyłość, gdy występuje nieprawidłowość w ich wydzielaniu zalicza się: grelinę, leptynę, insulinę, kortyzol, hormon wzrostu, estrogen, testosteron, hormony tarczycy.
Otyłość może nieść za sobą wiele zdrowotnych konsekwencji i sprzyjać rozwojowi takich chorób jak: cukrzyca typu 2, choroby układu sercowo-naczyniowego, dolegliwości z układu oddechowego, np. bezdech senny, choroby nowotworowe, choroby układu ruchu czy choroby wątroby.
Szacuje się, że około 25% dorosłych Polaków cierpi na otyłość. Warto zaznaczyć, że problem ten dotyczy coraz większej liczby osób, co staje się istotnym wyzwaniem zdrowotnym w naszym kraju.
Szacuje się, że około 42% dorosłych Amerykanów cierpi na otyłość, podczas gdy nadwagę posiada około 30,7% dorosłego społeczeństwa.
W Chinach około 35% populacji dorosłych zmaga się z nadwagą, a na otyłość choruje około 14,1%. Nadwaga i otyłość częściej występuje wśród dorosłych mężczyzn niż u kobiet.
Otyłość patologiczna to zaawansowana postać otyłości, w której wskaźnik masy ciała (BMI) przekracza wartość 40. Jest to stan, który poważnie zagraża zdrowiu, wymagający interwencji specjalistycznej.
Jednym z czynników, który ma wpływa na rozwój otyłości jest predyspozycja genetyczna, a dokładnie obecność określonych wariantów genetycznych w genie FTO. Czynniki genetyczne mogą w znaczny sposób wpływać na regulacje apetytu oraz na to, jakie produkty spożywcze wybieramy każdego dnia. Wpływają one również na metabolizm adipocytów, czyli komórek tłuszczowych oraz na podstawową przemianę materii.
Szacuje się, że jest większe prawdopodobieństwo wystąpienia otyłości, gdy inni członkowie rodziny również zmagają się z chorobą.
Istnieją sytuacje, w których otyłość może zostać uznana za niepełnosprawność. Na podstawie tego ZUS, biegli i sąd pracy mogą uznać, że z powodu otyłości przysługuje zasiłek chorobowy czy renta, gdyż osoba chora nie jest zdolna do świadczenia pracy.
Otyłość od nadwagi różni się przed wszystkim inną wartością wskaźnika masy ciała BMI. Nadwaga to stan, w którym wskaźnik masy ciała (BMI) wynosi od 25 do 29,9, a otyłość zaczyna się, gdy BMI przekracza 30. Przeważnie, nadwaga niesienie za sobą mniejsze ryzyko powikłań zdrowotnych niż otyłość, jednak oba stany zwiększają prawdopodobieństwo rozwoju chorób przewlekłych.
Leki na otyłość może przepisać lekarz, zwykle specjalista medycyny rodzinnej, endokrynologii lub diabetologii. Lek na otyłość można również otrzymać podczas konsultacji online.
Saxenda to lek na odchudzanie, który nie ma bezpośrednich interakcji z nikotyną. Mimo to palenie papierosów może wpływać negatywnie na stan zdrowia i wyglądu.
Na nocne podjadanie mogą pomóc leki zmniejszające apetyt, jednak decyzję o ich stosowaniu powinien podjąć lekarz, uwzględniając przyczyny problemu. Do preparatów, które mogą pomóc uporać się z tym problemem zaliczamy błonnik, ekstrakty z roślin.
Rybelsus, lek stosowany w leczeniu cukrzycy typu 2, nie jest obecnie objęty refundacją.
Przewlekły stres może prowadzić do odkładania tkanki tłuszczowej w okolicach brzucha, co jest związane z wyższym poziomem kortyzolu.
Wraz z wiekiem i zmianami hormonalnymi, u kobiet po 50. roku życia zwiększa się ryzyko odkładania tłuszczu w okolicach brzucha.
Kluczem do redukcji tłuszczu trzewnego jest zbilansowana dieta, regularna aktywność fizyczna oraz unikanie nadmiernego spożywania alkoholu.