Niedoczynność tarczycy e-recepta online
- Spis treści
- Niedoczynność tarczycy - co to?
- Niedoczynność tarczycy - objawy
- Przyczyny niedoczynności tarczycy
- Niedoczynność tarczycy - leczenie
- Niedoczynność tarczycy - skutki
- Niedoczynność tarczycy - dieta
- Zioła na niedoczynność tarczycy
- Pierwotna niedoczynność tarczycy
- Wtórna niedoczynność tarczycy
- Wrodzona niedoczynność tarczycy
- Subkliniczna niedoczynność tarczycy
- Niedoczynność tarczycy u dziecka
- Niedoczynność tarczycy u nastolatków
- Niedoczynność tarczycy - badania
- Niedoczynność tarczycy - wyniki
- Niedoczynność tarczycy a TSH
- PCT a niedoczynność tarczycy
- Niedoczynność tarczycy a Hashimoto
- Niedoczynność tarczycy a ciąża
- Niedoczynność tarczycy - dłonie
- Niedoczynność tarczycy a złość
- Niedoczynność tarczycy a trądzik
- Niedoczynność tarczycy a wyciek z sutka
- Niedoczynność tarczycy ucisk w głowie
- Niedoczynność tarczycy a kołatanie serca
- Mrowienie a niedoczynność tarczycy
- Niedoczynność tarczycy a zawroty głowy
- Niedoczynność tarczycy a okres
- Niedoczynność tarczycy a mięśniaki macicy
- Niedoczynność tarczycy a popęd seksualny
- Niedoczynność tarczycy a oddawanie krwi
- Niedoczynność tarczycy a alkohol
- Niedoczynność tarczycy - suplementacja
- Ozempic a niedoczynność tarczycy
- Niedoczynność tarczycy - ICD-10
- Niedoczynność tarczycy u psa
- Czy niedoczynność tarczycy można wyleczyć?
- Kiedy jest niedoczynność tarczycy?
- Czy niedoczynność tarczycy jest dziedziczna?
- Skąd się bierze niedoczynność tarczycy?
- Czy niedoczynność tarczycy jest groźna?
- Jakie sanatorium na niedoczynność tarczycy?
- Bibliografia
Niedoczynność tarczycy: przyczyny, objawy, leczenie. Poradnik 2024
Niedoczynność tarczycy to jedno z zaburzeń funkcjonowania tego organu. W przebiegu tej choroby tarczyca produkuje zbyt mało charakterystycznych dla niej hormonów, przez co dochodzi do spowolnienia metabolizmu, a w konsekwencji do problemów z prawidłową pracą całego organizmu. Stan ten rozpoznać można przez zaobserwowanie u pacjenta następujących symptomów: zmęczenia, przyrostu masy ciała, uczucia ciągłego zimna czy też suchej skóry i wypadania włosów. W diagnozie pomaga również wykonanie badań krwi - w szczególności poziomu TSH oraz hormonów tarczycy. Leczenie niedoczynności tarczycy polega na codziennym przyjmowaniu syntetycznego hormonu tarczycy (lewotyroksyny), co pozwala na normalizację poziomu hormonów i złagodzenie objawów.
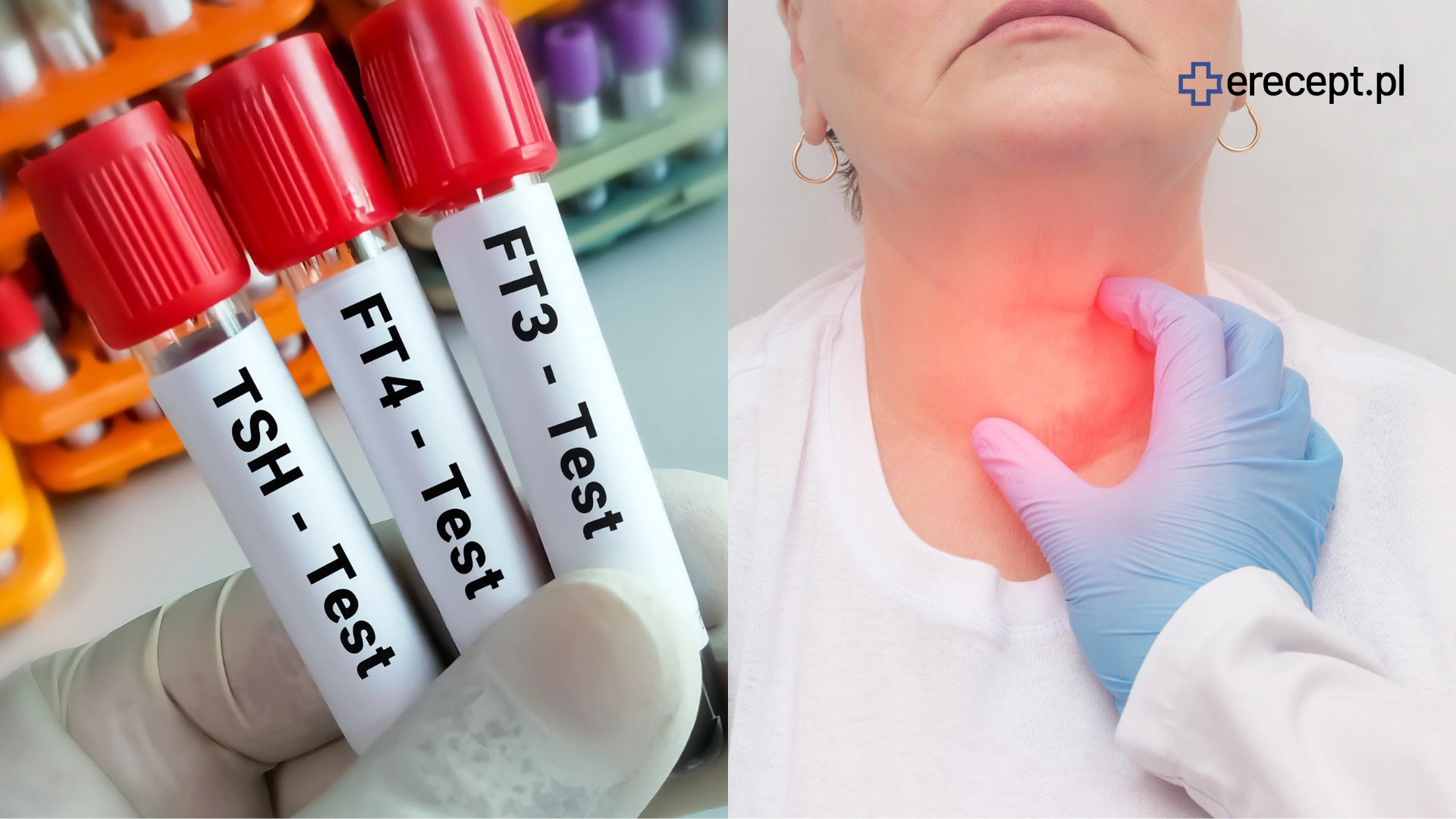
Niedoczynność tarczycy - co to?
Niedoczynność tarczycy, nazywana również hipotyreozą, to zaburzenie endokrynologiczne, w którym tarczyca, niewielki gruczoł położony u podstawy szyi, nie produkuje wystarczającej ilości hormonów: tyroksyny (T4) i trójjodotyroniny (T3). W dłuższej perspektywie taki stan jest bardzo niebezpieczny, ponieważ hormony te są kluczowe dla pracy całego organizmu.
Rozpoznania dokonuje się na podstawie rozmowy z pacjentem wraz z opisem przez niego objawów oraz na podstawie wyników badań laboratoryjnych. Najważniejsze z nich to badanie poziomu stężenia TSH (hormonu tyreotropowego) oraz wolnych hormonów tarczycy (fT4 i fT3). Wynik wskazujący na podwyższone stężenie TSH przy jednoczesnym obniżonym poziomie fT4 wskazuje na pierwotną niedoczynność tarczycy. W takiej sytuacji konieczne jest rozpoczęcie leczenia, którego celem będzie przywrócenie równowagi hormonalnej.
Niedoczynność tarczycy - objawy
Niedoczynność tarczycy daje objawy charakterystyczne dla spowolnienia metabolizmu. Uwagę pacjentów i lekarzy powinny zwrócić następujące symptomy:
zmęczenie i osłabienie,
przyrost masy ciała,
uczucie zimna,
sucha, szorstka skóra,
wypadanie włosów,
zaparcia,
obniżenie nastroju lub depresja,
zaburzenia pamięci i koncentracji,
obrzęk twarzy,
chrypka,
bóle mięśni i stawów,
zaburzenia miesiączkowania u kobiet.
Niedoczynność i nadczynność tarczycy - objawy
Wśród zaburzeń funkcjonowania tarczycy możemy wyróżnić zarówno jej niedoczynność, jak i nadczynność. Są to przeciwstawne jednostki chorobowe, co dość dobrze obrazują ich objawy. W niedoczynności tarczycy dochodzi do spowolnienia metabolizmu, a więc u chorego pojawia się zmęczenie, przyrost masy ciała, uczucie zimna, sucha skóra i wypadanie włosów.
Z kolei konsekwencją nadczynności tarczycy jest przyspieszony metabolizm. U chorego rozwija się więc nadmierna potliwość, traci on na wadze pomimo zwiększonego apetytu, pojawia się nerwowość, drżenie rąk, kołatanie serca oraz ciągłe uczucie ciepła. Co więcej, w niedoczynności często występuje bradykardia (spowolnienie akcji serca), w nadczynności natomiast tachykardia (przyspieszenie akcji serca).
Niedoczynność tarczycy - objawy psychiczne
Niedoczynność tarczycy daje nie tylko objawy somatyczne, ale również może być przyczyną dolegliwości psychicznych. Najbardziej charakterystyczne są dla niej obniżenie nastroju, brak motywacji i utrata zainteresowań. W skrajnych przypadkach dochodzi nawet do rozwinięcia się stanów depresyjnych. Z tego względu istotne jest, aby w przypadku podejrzenia depresji w pierwszej kolejności sprawdzić, czy jej podłoże nie jest związane z zaburzeniami funkcjonowania tarczycy.
Niedoczynność tarczycy - przed i po
W przypadku rozwijających się zaburzeń hormonów tarczycy da się zauważyć pewne zmiany w zachowaniu i wyglądzie pacjenta. Osoba cierpiąca na niedoczynność tarczycy może stać się apatyczna, wycofana, mniej aktywna i wykazywać trudności z koncentracją. Może również wystąpić spowolnienie myślenia oraz obniżona motywacja do podejmowania codziennych aktywności. Widoczny jest przyrost masy ciała, często bez zmiany diety czy stylu życia. Skóra staje się sucha, szorstka i blada, a włosy mogą być cienkie, łamliwe oraz wypadać w większych ilościach. Zauważenie u siebie lub osoby bliskiej tego typu zmian może być ważnym sygnałem do rozpoczęcia diagnostyki w kierunku niedoczynności tarczycy.
Niedoczynność tarczycy - wygląd twarzy
Jednym z miejsc, na których objawy niedoczynności tarczycy są dość dobrze widoczne, jest twarz. Zwykle staje się ona obrzęknięta, a powieki opadają. Jest to związane ze spowolnionym metabolizmem i zatrzymaniem wody w organizmie. Najszybciej zmiany te można zauważyć w okolicach oczu i ust.
Obrzęk śluzowaty a niedoczynność tarczycy - twarz
Obrzęk śluzowaty to jeden z objawów niedoczynności tarczycy, który często towarzyszy chorobie Hashimoto. Za jego powstawanie odpowiada nagromadzenie hydrofilnych glikozaminoglikanów w tkance podskórnej, których syntezę hamuje hormon T3.
Obrzęk występuje przede wszystkim w obszarach nagromadzenie tkanki łącznej. Charakteryzuje się pogrubieniem rysów i osłabieniem mimiki. Jeśli wystąpi na powiekach, może nawet utrudniać widzenie. Leczenie obrzęku śluzowatego polega przede wszystkim na likwidacji jego przyczyny, a więc na uregulowaniu pracy tarczycy.
Przyczyny niedoczynności tarczycy
Choroba ta może mieć różne podłoże, jednak najczęstsze przyczyny niedoczynności tarczycy to:
niedobór jodu,
usunięcie tarczycy (np. w wyniku operacji),
radioterapię w obszarze szyi,
wrodzone wady tarczycy,
stosowanie niektórych leków,
przysadkowe zaburzenia hormonalne,
zapalenie tarczycy (np. poporodowe zapalenie tarczycy, podostre zapalenie tarczycy).
Za najważniejszą i zarazem najczęściej występującą przyczynę niedoczynności tarczycy uznać można autoimmunologiczne zapalenie tarczycy, szerzej znane jako choroba Hashimoto. Jest to stan, w którym układ odpornościowy atakuje komórki tarczycy, prowadząc do ich uszkodzenia i upośledzenia produkcji hormonów.
Niedoczynność tarczycy - leczenie
Ze względu na groźne skutki niedoczynności tarczycy dla całego organizmu, w przypadku stwierdzenia zaburzeń jej pracy, należy jak najszybciej rozpocząć leczenie. Jego podstawę stanowi terapia hormonalna. Polega ona na systematycznym, długotrwałym (najczęściej dożywotnim) przyjmowaniu lewotyroksyny - syntetycznego odpowiednika tyroksyny (T4). Poprzez uzupełnianie niedoborów zostaje przywrócona równowaga hormonalna w organizmie, co pozwala uregulować metabolizm. Co istotne, konkretną dawkę hormonu zawsze dobiera się indywidualnie, na podstawie regularnych badań poziomu TSH i fT4, aby nie doprowadzić do rozwoju nadczynności tarczycy.
Zobacz także: Leki na niedoczynność tarczycy na receptę i bez recepty. Poradnik 2024
Niedoczynność tarczycy - skutki
Niedoczynność tarczycy to poważne zaburzenie zdrowotne. Nieleczona może przynieść wiele nieprzyjemnych skutków dla całego organizmu, takich jak:
przewlekłe zmęczenie i osłabienie,
znaczny przyrost masy ciała,
podwyższony poziom cholesterolu i zwiększenie ryzyka chorób sercowo-naczyniowych,
obrzęk śluzowaty,
depresja i inne zaburzenia nastroju,
problemy z pamięcią i koncentracją,
zaburzenia miesiączkowania i problemy z płodnością u kobiet,
anemia,
uszkodzenie nerwów (neuropatia obwodowa),
ryzyko tzw. przełomu tarczycowego (nasilenia nadczynności tarczycy, która prowadzi do niewydolności wielonarządowej), który jest stanem zagrażającym życiu.
Niedoczynność tarczycy - dieta
Dieta nie jest w stanie zastąpić leczenia farmakologicznego, ale z pewnością stanowi jego świetne uzupełnienie. Dostarczenie organizmowi składników odżywczych, które wspomagają funkcjonowanie tarczycy i wspierają metabolizm, może przyczynić się do znacznej poprawy funkcjonowania pacjenta. Dieta osoby z chorą tarczycą powinna być nie tylko zdrowa i zbilansowana, ale również bogata w składniki biorące udział w przemianach enzymatycznych niezbędnych w produkcji hormonów tarczycowych. Należą do nich:
jod - niezbędny do produkcji hormonów tarczycy, znajduje się w rybach morskich, algach, jajach, nabiale oraz jodowanej soli;
selen - wspiera konwersję tyroksyny (T4) do bardziej aktywnej trójjodotyroniny (T3), produkty, które zawierają go w dużych ilościach to orzechy brazylijskie, nasiona słonecznika, ryby, mięso i pełnoziarniste produkty zbożowe;
cynk - ważny dla funkcji tarczycy, znajduje się w owocach morza, mięsie, orzechach i nasionach;
witamina D i żelazo - ważne dla ogólnego zdrowia i funkcji tarczycy, znajdują się w tłustych rybach, wątrobie, czerwonym mięsie i jajach.
Niedoczynność tarczycy - jadłospis tygodniowy
Jadłospis tygodniowy dla osoby z niedoczynnością tarczycy powinien uwzględnić zrównoważoną dietę bogatą w składniki wspierające funkcjonowanie tarczycy i ogólne zdrowie. Przykłady takich posiłków to owsianka z orzechami brazylijskimi, grillowany łosoś czy zupa warzywna z soczewicą. Warto skonsultować swoją dietę z lekarzem i dietetykiem, aby uwzględnić indywidualne potrzeby organizmu.
Niedoczynność tarczycy a dieta odchudzająca
Stosowanie specjalnej diety nie jest przy chorobach tarczycy zakazane, jednak przed wprowadzeniem jakichkolwiek zmian w jadłospisie warto skonsultować się z endokrynologiem. Należy pamiętać, że ustabilizowanie poziomu hormonów tarczycy jest kluczowe dla skutecznej kontroli masy ciała, dlatego dieta odchudzająca bez leczenia nie przyniesie oczekiwanego efektu. Konstruując plan odchudzania dla pacjenta z niedoczynnością tarczycy, należy przede wszystkim zadbać o zdrowe odżywianie, unikanie wysokokalorycznych i przetworzonych produktów, nawodnienie i regularność posiłków.
Niedoczynność tarczycy a jod
Jod stanowi jeden z najważniejszych składników pokarmowych wpływających na funkcjonowanie tarczycy. Uczestniczy on w produkcji hormonów tarczycowych, dlatego jego niedobór dość szybko może doprowadzić do rozwinięcia się niedoczynności tarczycy. Niedobory jodu były dość powszechne w społeczeństwie, zwłaszcza u osób, które nie mieszkają nad morzem. By temu zapobiec, każda dostępna w sklepie sól jest jodowana. Warto dodatkowo zadbać o odpowiednią ilość jodu w diecie, a jeśli to nie wystarczy, za zgodą lekarza, można rozpocząć suplementację jodem w tabletkach.
Banany a niedoczynność tarczycy
Banany zawierają wiele cennych witamin i minerałów, które wspierają zdrowie tarczycy. Są to m.in. wapń, potas, magnez, fosfor, witaminy A i K, a także jod i tyrozyna. Spożywanie bananów jest wskazane w przypadku problemów z tarczycą.
Jabłka a niedoczynność tarczycy
Jabłka nie wpływają bezpośrednio na funkcjonowanie tarczycy, ale mają korzystny wpływ na ogólne zdrowie organizmu. Są bogate w błonnik, który wspomaga trawienie i może pomóc w regulacji wagi. Nie ma przeciwwskazań, by osoby z niedoczynnością tarczycy włączyły jabłka do swojej diety.
Pomidory a niedoczynność tarczycy
Pomidory nie zawierają składników wpływających na zdrowie tarczycy, jednak nie ma też przeciwwskazań do ich przyjmowania. Pomidorów należy unikać jedynie, gdy niedoczynności tarczycy towarzyszą dolegliwości ze strony jelit.
Młody jęczmień a niedoczynność tarczycy
Młody jęczmień może mieć korzystny wpływ na funkcjonowanie tarczycy. Zawiera jod, a także wykazuje właściwości przeciwzapalne. Choć badania nad wpływem tego pokarmu na tarczycę są jeszcze na wczesnym etapie, picie naparu z młodego jęczmienia może być stosowane pomocniczo, jako uzupełnienie leczenia farmakologicznego.
Zioła na niedoczynność tarczycy
Niektóre zioła dodawane do potraw lub stosowane w formie naparów mogą wspierać pracę tarczycy. Należą do nich:
ashwagandha,
bardana,
kelp,
miłorząb japoński,
imbir,
kardamon.
Pierwotna niedoczynność tarczycy
Pierwotna niedoczynność tarczycy to najczęstszą z form tej choroby. Mówimy o niej wtedy, gdy możemy zidentyfikować przyczynę niedoczynności wynikająca z bezpośredniego uszkodzenia, bądź też dysfunkcji gruczołu tarczowego. Przypadłość ta może być nabyta i rozwinąć się np. po usunięciu tarczycy w wyniku operacji, po radioterapii czy też poprzez narażenie na długotrwały niedobór jodu, ale zdarzają się również przypadki niedoczynności wrodzonej.
Wtórna niedoczynność tarczycy
Niedoczynność tarczycy wtórna w odróżnieniu od pierwotnej nie rozwija się przez upośledzenie funkcji samej tarczycy, ale jest spowodowana problemami z przysadką mózgową. Gdy przysadka mózgowa nie produkuje wystarczającej ilości TSH, hormonu stymulującego tarczycę do produkcji hormonalnej, nawet jeśli tarczyca jest zdrowa, nie otrzymuje sygnału do produkcji odpowiedniej ilości hormonów T3 i T4. Stan ten może być wynikiem uszkodzenia przysadki mózgowej, np. po przebyciu radioterapii lub przez obecność guzków na przysadce.
Wrodzona niedoczynność tarczycy
O wrodzonej niedoczynności tarczycy mówimy wtedy, gdy nie rozwija się ona z czasem, ale jest obecna u danego pacjenta od urodzenia. Wrodzoną niedoczynność tarczycy wywołują czynniki takie jak niedobór jodu u matki w okresie ciąży, zaburzenia biosyntezy hormonów tarczycy czy też niektóre wady rozwojowe (np. agenezja, ektopia tarczycy). Ważne jest odpowiednio wczesne rozpoznanie wrodzonej niedoczynności tarczycy, gdyż może ona prowadzić do opóźnień w rozwoju fizycznym i umysłowym.
Subkliniczna niedoczynność tarczycy
Subkliniczna niedoczynność tarczycy to stan, w którym poziom hormonu tyreotropowego (TSH) we krwi jest podwyższony, ale poziomy hormonów tarczycy (tyroksyny – T4 i trójjodotyroniny – T3) pozostają w granicach normy. Jest to stan poprzedzający pełnoobjawową niedoczynność i sygnał, że należy monitorować pracę gruczołu tarczowego u danego pacjenta. Rozpoznanie subklinicznej niedoczynności tarczycy może być jednak utrudnione ze względu na fakt, że przez długi czas może ona nie dawać żadnych objawów lub dawać jedynie łagodne, nieswoiste symptomy takie jak zmęczenie, osłabienie, czy trudności z koncentracją.
Niedoczynność tarczycy u dziecka
Niedoczynność tarczycy może dotknąć również dzieci. Mamy u nich do czynienia zarówno z niedoczynnością wrodzoną, jak i nabytą. Objawy, jakie najczęściej można zaobserwować u najmłodszych pacjentów to opóźniony rozwój fizyczny i umysłowy, zmęczenie, sucha skóra, wypadanie włosów, zaparcia, spowolnienie mowy, niska tolerancja zimna, przyrost masy ciała, obrzęk twarzy, osłabienie mięśni, problemy z koncentracją, niskie ciśnienie krwi i opóźnione dojrzewanie płciowe.
W leczeniu istnieje zwykle konieczność włączenia farmakoterapii mającej za zadanie normalizację stężenia tyroksyny we krwi.
Niedoczynność tarczycy u nastolatków
Niedoczynność tarczycy u nastolatków daje sygnały zarówno ze strony ciała (drżenie rąk, dreszcze, osłabienie, biegunka, wypadanie włosów), jak i może manifestować się problemami z koncentracją czy agresywnymi zachowaniami. W przypadku zauważenia podobnych symptomów u swojego dziecka, warto nie zakładać, że są naturalną konsekwencją dojrzewania, ale sprawdzić ich źródło u lekarza.
Niedoczynność tarczycy - badania
W diagnostyce niedoczynności tarczycy wykorzystuje się przede wszystkim badania krwi (sprawdzenie poziomu hormonów TSH, FT3 i FT4) oraz wykonuje USG tarczycy pozwalające ocenić jej strukturę i wielkość oraz wykryć ewentualne zmiany, takie jak guzki i stan zapalny. Warto wykonać także badanie przeciwciał przeciwtarczycowych (anty-TPO i anty-Tg), aby sprawdzić czy nie mamy do czynienia z autoimmunologicznym zapaleniem tarczycy.
Niedoczynność tarczycy - wyniki
Wyniki, które mogą świadczyć o problemach z tarczycą to TSH powyżej 4,0 mIU/L, a także obniżony poziom FT4 przy podwyższonym TSH. FT3 ma mniejsze znaczenie diagnostyczne, jednak warto zbadać również ten hormon, ponieważ jego obniżony poziom występuje w zaawansowanych przypadkach niedoczynności. Warto zaznaczyć, że normy mogą się różnić w zależności od laboratorium, a interpretacji wyników zawsze powinien dokonać lekarz.
Niedoczynność tarczycy a TSH
TSH pełni kluczową rolę w regulacji pracy tarczycy. To właśnie ten produkowany przez przysadkę mózgową hormon stymuluje gruczoł tarczowy do pracy - a więc do produkcji i uwalnia tyroksyny (T4) i trójjodotyroniny (T3). Wynik badań krwi wskazujący na zbyt wysoki poziom TSH w organizmie może świadczyć o niedoczynności tarczycy.
PCT a niedoczynność tarczycy
PCT czyli prokalcytonina to jedno z białek używanych w diagnostyce jako marker stanu zapalnego. Służy do wykrywania infekcji bakteryjnych, a nie oceny funkcji tarczycy, dlatego nie jest rutynowym badaniem zlecanym w przypadku podejrzenia niedoczynności.
Niedoczynność tarczycy a Hashimoto
Choroba Hashimoto to przewlekłe autoimmunologiczne zapalenie tarczycy. W przebiegu choroby układ odpornościowy atakuje tkankę tarczycy, co prowadzi do jej stopniowego uszkodzenia, które z kolei bezpośrednio prowadzi do niedoczynności. W wyniku tego procesu tarczyca nie jest w stanie produkować wystarczającej ilości hormonów, co prowadzi do podwyższonego poziomu TSH (hormonu tyreotropowego) i obniżonego poziomu tyroksyny (T4) we krwi. Choroba Hashimoto jest jedną z najczęstszych przyczyn pierwotnej niedoczynności tarczycy i wymaga długotrwałego leczenia hormonalnego.
Niedoczynność tarczycy a ciąża
Niedoczynność tarczycy w okresie ciąży jest niebezpieczna zarówno dla matki, jak i dla płodu. Może prowadzić do poronienia, przedwczesnego porodu, niskiej masy urodzeniowej i wad wrodzonych. Co więcej, zwiększa ryzyko wystąpienia nadciśnienia ciążowego i preeklampsji. Dlatego bardzo ważne jest, aby kobieta była przez cały okres ciąży pod stałą opieką endokrynologa.
Leczona niedoczynność tarczycy a zajście w ciążę
Właściwie leczona niedoczynność tarczycy nie stanowi zagrożenia dla rozwoju ciąży. Ważne jest, by na początku ciąży zbadać poziom hormonów tarczycowych, a w przypadku rozpoznania choroby rozpocząć jak najszybciej leczenie farmakologiczne.
Niedoczynność tarczycy - dłonie
Chora tarczyca może powodować drżenie rąk, a także ich nadmierne marznięcie. W przypadku wystąpienia takich objawów, należy rozpocząć właściwą diagnostykę.
Niedoczynność tarczycy a złość
Niedoczynność tarczycy wpływa na układ nerwowy i funkcjonowanie mózgu. W jej przebiegu mogą występować nie tylko stany depresyjne, ale również frustracja, złość i agresja. Warto zwrócić uwagę na takie objawy i poinformować o nich swojego lekarza.
Niedoczynność tarczycy a trądzik
Pacjenci z niedoczynnością tarczycy zauważają czasem zwiększoną tendencję do wyprysków. Wiąże się to ze zwiększeniem aktywności gruczołów łojowych i może skutkować pojawieniem zmian trądzikowych. W takiej sytuacji poza sięganiem po miejscowe preparaty na trądzik należy zadbać również o regulację pracy tarczycy.
Niedoczynność tarczycy a wyciek z sutka
Wyciek z piersi może wiązać się z wahaniami hormonalnymi, jednak dokładnej diagnozy przyczyny takiego stanu musi dokonać lekarz.
Niedoczynność tarczycy ucisk w głowie
Niedoczynności tarczycy może towarzyszyć silny, jednostronny ból głowy, opisywany jako tępy i pulsujący. Choć może być łagodzony lekami przeciwmigrenowymi, warto skonsultować ten objaw z endokrynologiem.
Niedoczynność tarczycy a kołatanie serca
Kołatanie serca może wskazywać na zastosowanie zbyt dużych dawek hormonów tarczycy. Warto przedyskutować zmianę dawki ze swoim lekarzem.
Mrowienie a niedoczynność tarczycy
Drętwienie i mrowienie kończyn to jeden z objawów niedoczynności tarczycy. Może być wskazaniem do podjęcia diagnostyki.
Niedoczynność tarczycy a zawroty głowy
W przebiegu niedoczynności tarczycy może wystąpić spowolnienie akcji serca, a w konsekwencji zawroty głowy. Jeśli są nasilone, warto zgłosić je lekarzowi.
Niedoczynność tarczycy a okres
Niedoczynność tarczycy u wielu kobiet wiąże się z zaburzeniami miesiączkowania. Okres może być bardziej skąpy lub obfity, a także występować nieregularnie. W leczeniu tych zaburzeń najlepiej sprawdzi się pomoc ginekologa z dodatkową specjalnością endokrynologiczną.
Niedoczynność tarczycy a mięśniaki macicy
Mięśniaki macicy to łagodne zmiany nowotworowe występujące u kobiet. Za ich powstawanie odpowiada prawdopodobnie nadmierna produkcja estrogenów. Zaburzenia tarczycy nie mają bezpośredniego związku z powstawaniem mięśniaków macicy, choć pośrednio mogą wpływać na zaburzenia równowagi hormonalnej w całym organizmie.
Niedoczynność tarczycy a popęd seksualny
Niedoczynność tarczycy może prowadzić do spadku libido. Jeśli przeszkadza to w codziennym funkcjonowaniu, warto zgłosić problem lekarzowi.
Niedoczynność tarczycy a oddawanie krwi
Niedoczynność tarczycy, a także przyjmowanie jakichkolwiek hormonów poza antykoncepcją, stanowi przeciwwskazanie do oddawania krwi.
Niedoczynność tarczycy a alkohol
Pacjenci z niedoczynnością tarczycy nie powinni spożywać alkoholu. Alkohol nasila objawy niedoczynności, a także wpływ negatywnie na funkcjonowanie całego organizmu.
Niedoczynność tarczycy - suplementacja
Choroba ta może mieć różne podłoże, jednak najczęstsze przyczyny niedoczynności tarczycy to:
niedobór jodu,
usunięcie tarczycy (np. w wyniku operacji),
radioterapię w obszarze szyi,
wrodzone wady tarczycy,
stosowanie niektórych leków,
przysadkowe zaburzenia hormonalne,
zapalenie tarczycy (np. poporodowe zapalenie tarczycy, podostre zapalenie tarczycy).
Za najważniejszą i zarazem najczęściej występującą przyczynę niedoczynności tarczycy uznać można autoimmunologiczne zapalenie tarczycy, szerzej znane jako choroba Hashimoto. Jest to stan, w którym układ odpornościowy atakuje komórki tarczycy, prowadząc do ich uszkodzenia i upośledzenia produkcji hormonów.
Ozempic a niedoczynność tarczycy
Łączenie leku Ozempic z hormonami tarczycy należy skonsultować z lekarzem, aby wykluczyć możliwe interakcje.
Niedoczynność tarczycy - ICD-10
W klasyfikacji ICD-10 niedoczynność tarczycy można znaleźć pod oznaczeniem E03 - Niedoczynność tarczycy o innej etiologii.
Niedoczynność tarczycy u psa
Niedoczynność tarczycy może dotyczyć również psów. U zwierzęcia obserwujemy wtedy przyrost masy ciała, utratę sierści, letarg oraz problemy skórne. Choroba ta najczęściej występuje u psów w starszym wieku, a także u ras takich jak cocker spaniel czy golden retriever. Weterynarz diagnozuje ją na podstawie badań krwi, w tym pomiaru poziomów T4 i TSH. Leczenie podobnie jak u ludzi polega na podawaniu syntetycznych hormonów tarczycy.
FAQ Niedoczynność tarczycy
Pacjenci z niedoczynnością tarczycy zauważają czasem zwiększoną tendencję do wyprysków. Wiąże się to ze zwiększeniem aktywności gruczołów łojowych i może skutkować pojawieniem zmian trądzikowych. W takiej sytuacji poza sięganiem po miejscowe preparaty na trądzik należy zadbać również o regulację pracy tarczycy.
Niedoczynność tarczycy to stan, w którym gruczoł tarczowy wydziela zbyt mało hormonów T3 i T4. Prowadzi to do podwyższenia poziomu TSH, a także spowolnienia metabolizmu.
Tak, niedoczynność tarczycy może mieć podłoże genetyczne i podlegać dziedziczeniu.
Niedoczynność tarczycy może mieć wiele przyczyn, wśród których można wymienić choroby autoimmunologiczne, niedobór jodu, uszkodzenie tarczycy lub jej wrodzone defekty.
Niedoczynność tarczycy, zwłaszcza gdy nie jest odpowiednio leczona, może prowadzić do poważnych problemów zdrowotnych, np. problemów kardiologicznych, stanów depresyjnych czy opóźnień w rozwoju psycho-ruchowym u dzieci.
W przypadku problemów z tarczycą warto wybrać sanatorium, które oferuje odpowiednie terapie wspomagające w tym zakresie. Mogą one obejmować odpowiednią dietę czy konsultacje endokrynologiczne. Wyboru takiego najlepiej dokonać w porozumieniu ze swoim lekarzem.